TJOD
İstanbul
Şubesi



Değerli Meslektaşlarım,
Ekim
ayıyla
birlikte
ilk
yüz
yüze
toplantımızı
gerçekleştirdik.
Aynı
anda
online
yayınlanan
toplantıya
katılım
oldukça
yoğundu.
Destekleyen
herkese
Yönetim
Kurulu
olarak
teşekkür
ederiz.
Haziran
ayına
dek
toplantılarımızın yüz yüze gerçekleşmesini hedefliyoruz.
Bu
sayımızda
Dr.
Verda
Alpay
Türk
preterm
doğumun
önlenmesi
ile
ilgili
bir
derleme
özetledi.
Dr.
Sinem
Ertaş
adenomyozis
ve
fertilite
ile
ilgili
bir
derleme
özetledi.
Dr.
Halime
Çalı
Öztürk
levator
ani
avülsiyonunun
prolapsus
rekürrensi
ile
ilişkisi
hakkında
bir
sistematik
derleme
ve
meta-analiz
özetledi.
Dr.
Yağmur
Minareci
ise
erken
evre
serviks
kanserinin
tedavisinde
minimal
invazif
cerrahiyi
konu
olan
Memory
çalışmasını
özetledi.
Kendilerine
Bültenimize
katkıları
için
çok
teşekkür ederim.
Bir sonraki sayıda görüşmek üzere hepinize iyi çalışmalar dilerim.
Saygılarımla,
Dr. Funda Güngör UĞURLUCAN
TJOD
ist
Bülteni



Ekim 2022


TJOD
İstanbul
Şubesi
Youtube Kanalımıza abone olabilirsiniz.
Webinarların tekrarını izleyebilirsiniz.


TJOD
ist
Bülteni

Bu Sayımıza Katkılarından Dolayı Teşekkürler
Soyadı Sırasıyla
Dr. Verda ALPAY TÜRK
Dr. Halime ÇALI ÖZTÜRK
Dr. Sinem ERTAŞ
Dr. Yağmur MİNARECİ

TJOD
İstanbul
Şubesi
ÖZET
Giriş
ve
Hipotez:
Levator
ani
kas
avülsiyonunun
prolapsus
nüksü
için
bir
risk
faktörü
olup
olmadığı
tam
olarak
belirlenememiştir.
Bu
sistematik
derleme,
levator
ani
avülsiyonu
ile
postoperatif
prolapsus
nüksü
arasındaki
korelasyonu,
subjektif
veya
objektif
prolapsus
nüksü
ve
reoperasyon
riskini
bir
meta-analiz
ile
değerlendirmeyi
amaçlamıştır.
Yöntem:
Kadınlarda
levator
avülsiyonunu
tanımlayan
ve
ameliyat
ve
ameliyat
sonrası
sonuçları
araştıran
tüm
hakemli
çalışmalar
PubMed,
EMBASE
ve
Cochrane
Sistematik
İnceleme
Veritabanı
kullanılarak
belirlenmiştir.
Levator
avülsiyonu
olan
ve
olmayanlarda
en
az
3
aylık
takip
süresi
olan
tüm
hakemli,
İngilizce
kohort
çalışmaları
dahil
edilmiştir.
Subjektif
nüks,
objektif
nüks
ve
re-operasyon
oranları
için
düzeltilmemiş
karma
ve
düzeltilmiş
odds
oranları
hesaplanmıştır.
The
Cochrane
Collaboration
Risk
of
Bias
in
Non-Randomized
Studies
(RoBINS)
ve
The
Grading
of
Recommendations
Assessment
Development
and
Evaluation
(GRADE)
sistemleri
dahil edilen çalışmaların kalitesini değerlendirmek için kullanılmıştır.
Sonuçlar:
Toplam
2637
hasta
ve
0.3-6.4
yıllık
bir
takip
süresine
sahip
12
çalışma
belirlenmiştir.
Subjektif
nüks
ve
re-operasyon
için
karma
düzeltilmiş
bir
riski
bildirmek
için
yeterli
veri
bulunmamıştır.
Düşük
ile
orta
kalite
verilerde,
birleştirilmiş
objektif
nüks
olasılığı,
levator
ani
avülsiyonu
ile
önemli
ölçüde
ilişkili
bulunmamıştır.
Levator
ani
avülsiyonu
objektif
prolapsus
nüksü
için
bir
risk
faktörü
olarak
doğrulanmamıştır.
Levator
ani
avülsiyonu
ile
subjektif
rekürrens
ve
reoperasyon
riski
arasındaki
ilişkiyi
araştırmak
için
daha
fazla
kanıt
gereklidir.
GİRİŞ
Pelvik
organ
prolapsusu,
doğum
yapmış
kadınların
%50'sini
etkiler
ve
kadınların
yaklaşık
%10-20'si
yaşamları
boyunca
cerrahi
tedaviye
ihtiyaç
duyarlar.
Prolapsus
cerrahisinden
12
ay
sonra
yaklaşık
%10
nüks
oranları
bildirilmiştir.
Ancak
bazı
prospektif
çalışmalarda
prolapsus
onarımı
için
doğal
doku
kullanıldığında
nüks
oranları %50'nin üzerindedir.
Prolapsus
nüksü
için
risk
faktörleri,
ailede
prolapsus
öyküsü,
önceki
prolapsus
nüksü
ve
preoperatif
yüksek
prolapsus
evresini
içerir.
Doğal
doku
ile
yapılan
vaginal
prolapsus
cerrahisinde
artan
nüks
ve
re-operasyon
oranları daha önce büyük sistemetik derlemelerde de gösterilmiştir.
Levator
avülsiyonu
puborektalis
kasın
pelvik
duvarda
yerleşim
yerinden
ayrılmasını
ifade
eden
bir
terimdir.
Avülsiyon
parsiyel
yada
komplet,
tek
taraflı
ya
da
bilateral
olabilir.
Ayrıca
asiste
vaginal
doğumlarda
sekonder
olarak
da
avülsiyon
hasarı
gelişebilir.
Bu
hasar;
artmış
prolapsus
nüksü
ile
de
ilişkilendirilebilir.
Levator
ani
kas
avülsiyonunun
(LAMA)
prolapsus
riskini
arttırdığına
dair
şüpheli
veriler
olsa
da
çalışmalar
yetersizdir.
LAMA’nın;
prolapsus
nüksü
için
bir
risk
faktörü
olduğu;
literatürdeki
pek
çok
uyumsuzluğa
rağmen
pek
çok
çalışmada
da
gösterilememiştir.
Bu
veriler
daha
çok
retrospektif
çalışmalar
ile
sınırlıydı;
reoperasyon
oranları


TJOD
ist
Bülteni
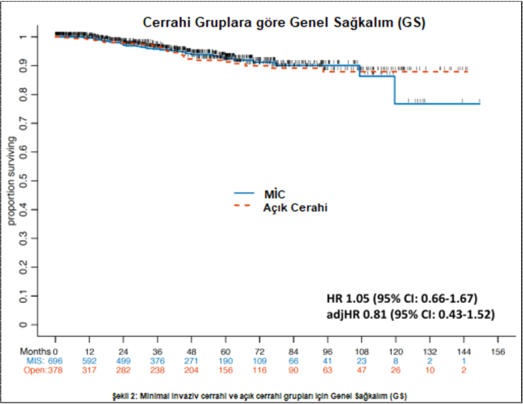
LEVATOR ANİ AVÜLSİYONU PROLAPSUS REKÜRRENSi İÇİN BİR RİSK
FAKTÖRÜ MÜDÜR?: SİSTEMATİK DERLEME VE META-ANALİZ
IS LEVATOR ANI AVULSION A RISK FACTOR FOR PROLAPSE RECURRENCE? A SYSTEMATIC REVIEW AND
META ANALYSIS
Ellen Yeung1,2 · Eva Malacova3 · Christopher Maher1,2
DOI: 10.1007/s00192-022-05217-2
Özetleyen: Dr. Halime ÇALI ÖZTÜRK
Link: https://pubmed.ncbi.nlm.nih.gov/35538253


TJOD
İstanbul
Şubesi
ile
ilgili
anlamlı
veriler
içermiyordu
ve
aynı
zamanda
vaginal
meş
cerrahisi
uygulanan
hastalar
da
çalışmalarda
yer
alıyordu.
Dolayısıyla
LAMA’lı
kadınlardaki
prolapsus
nüksünü
açıklayan
güncel
sistematik,
multivaryant
analizler
içeren bir çalışma hedefledik.
Bu
çalışmanın
amacı,
LAMA‘nın
prolapsus
nüksü
ve
re-operasyo
için
potansiyel
risk
faktörü
olup
olmadığını
güncel
verileri
özetleyerek
değerlendirmektir.
Tüm
prolapsus
cerrahi
onarım
tiplerini
kapsamaktadır.
Abdominal,
vaginal,
obliteratif,
doğal
doku
ve
meş
kategorileri
dahil
olmak
üzere
farklı
cerrahi
yollar
ve
tipler
arasında
sonuçları
ayırt
etmek
için
alt
grup
analizi
yapılmıştır.
Ayrıca
prolapsus
nüksü
için
bilinen
tüm
çeldirici
risk
faktörlerini hesaba katmak için düzeltilmiş değerlerin daha geniş bir analizi yapılmıştır.
MATERYAL ve METOD
Bu
çalışmada
Preferred
Reporting
Items
for
Systematic
Reviews
and
Meta-Analyses
(PRISMA)
ve
Meta-analysis
of Observational Studies in Epidemiology (MOOSE) kılavuzları kullanılmıştır.
Bilgi Kaynakları ve Arama Stratejisi
PubMed,
Embase
ve
Cochrane,
veri
tabanlarından
başlangıçtan
18
Haziran
2021'e
kadar
sistematik
literatür
taraması
yapılmıştır.
Arama
stratejimiz
“levator
avulsiyonu”
VE
“cerrahi”,
“levator”
VE
“prolapsus
nüksü”
VE
“cerrahi”
ve
“risk
faktörleri”
VE
“prolapsus
nüksü”
VE
“levator
ani”
VEYA
“puborektalis”
kelime
kombinasyonları
bir
araya getirerek oluşturulmuştur. Her aramanın tam arama stratejisi ve ekran görüntüleri Ek Tablo 1 gösterilmiştir.
Çalışma uygunluk kriterleri
Çalışmalar,
hakemli
İngilizce
yayınlanan,
minimum
3
aylık
takip
süresi
tanımlanmış,
LAMA'sı
olmayan
kadınlardan
oluşan
bir
kontrol
grubuna
sahipse
ve
ham
veri
veya
odds
oranları
içeriyorsa
dahil
edilmeye
uygun
bulunmuştur.
Levator
ani
avülsiyonu
ölçmeyen,
orijinal
makale
veya
sistematik
derleme
olarak
yayınlanmayan
çalışmalar hariç tutulmuştur. Tüm etki ölçümleri, %95 güven aralıkları (CI'ler) olan OR'ler olarak rapor edilmiştir.
SONUÇLAR
Pelvik
organ
prolapsus
cerrahisi
değerlendirilmesi
için
primer
sonuçlar;
daha
önce
IUGA/ICS
Ortak
raporu
sonuçlarına
göre
tanımlanmıştır.
Bu
sonuçlarda
subjektif
hasta
sonuçları,
objektif
muayene
sonuçları
ve
prolapsus
nüksü
için
re-operasyon
oranları
yer
almaktadır.
Bu
sonuçların
hem
klinisyen
hem
de
hasta
açısından
önemli olduğu gösterilmiştir. Bu nedenle, bu üç kriter çalışmamızda üç primer sonuç olarak kullanılmıştır.
Subjektif
sonuç
olarak;
vaginal
sarkma
hakkında
hastanın
farkındalığı
olarak
tanımlanmıştır.
Ayrıca,
Pelvik
Taban
Distres
Anketi-20'deki
(PFDI-20)
3.
soruya
olumlu
bir
yanıt
(“Vaginal
bölgeden
gördüğünüz
ya
da
hissettiğiniz
sarkma
var
mı?)
veya
Avustralya
Pelvik
Taban
Anketi'ndeki
(APFQ)
28.
soruya
(“Vaginanızdan
taşan
doku
çıkıntısı/yumru/şişkinlik
hissi
mevcut
mu?”)
veya
her
hangi
onaylanmış
pelvik
taban
anketlerinde
soruya
olumlu
yanıt olarak değerlendirilmiştir.
Objektif
değerlendirme
için,
klinik
vaginal
muayene
veya
POP-Q
veya
Baden-Walker
Skorlama
sistemi
gibi
bilinen
skorlama
sistemleri
kullanılarak
yapılan
evrelemede
kaydedilen
bir
prolapsus
klinik
bulgusu
kullanılmıştır.
Prolapsusun
en
distal
kısmı
hymenin
1
cm
yukarısında
veya
altında
olanlar
(ICS/POP-Q
≥
evre
2)
objektif
nüks
olarak
tanımlanmıştır.
Bazı
yazarlar
ultrason
ile
maksimum
Valsalva'da
simfizis
pubisin
≥10
mm
altında
mesane
kenarının
bulunmasını
prolapsus
nüksü
olarak
tanımlamıştır.
Peser
ile
yeniden
tedavi
veya
tekrar
operasyon
gerektiren nüks prolapsus, bu analize üçüncü primer sonuç olarak dahil edilmiştir.
Sekonder
sonuçlar
olarak
ayrı
analizlerde
değerlendirilen,
LAMA'nın
belirli
ameliyatlarda
(yani
doğal
doku,
vaginal
meş,
abdominal
prolapsus
ameliyatları
ve
obliteratif
prosedürler)
veya
tek
bölge
prolaps
nüksü
için
bir
risk
faktörü olup olmadığını değerlendirilmiştir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
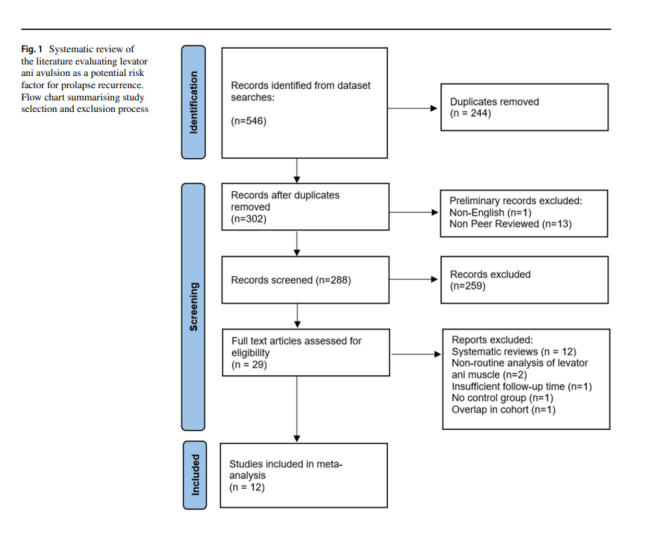
Çalışma seçimi
İlk
başta
546
makale
taranmıştır.
Ardından
yinelenen,
İngilizce
olmayan
veya
hakemli
olmayan
makaleler
çıkarıldıktan
sonra
dahil
edilme
kriterleri
içinde
288
makale
taranmıştır.
Toplam
29
makale
kendi
bütünlüğü
içinde
değerlendirilmiş
ve
bunlardan
12
makale
meta-analize
dahil
edilmiştir.
Sonrasında
sistematik
derleme,
bireysel
çalışmalar
ve
rutin
olmayan
levator
ani
avülsiyon
skorlama
yöntemleri,
6
haftalık
kısa
takip
süresi,
bir
kontrol
grubunun
olmaması
gibi
durumlar
dışlanarak
bu
meta-analiz
oluşturulmuştur.Bu
süreci
ve
nedenini
özetleyen
akış
şeması
Şekil 1
'de sunulmaktadır.
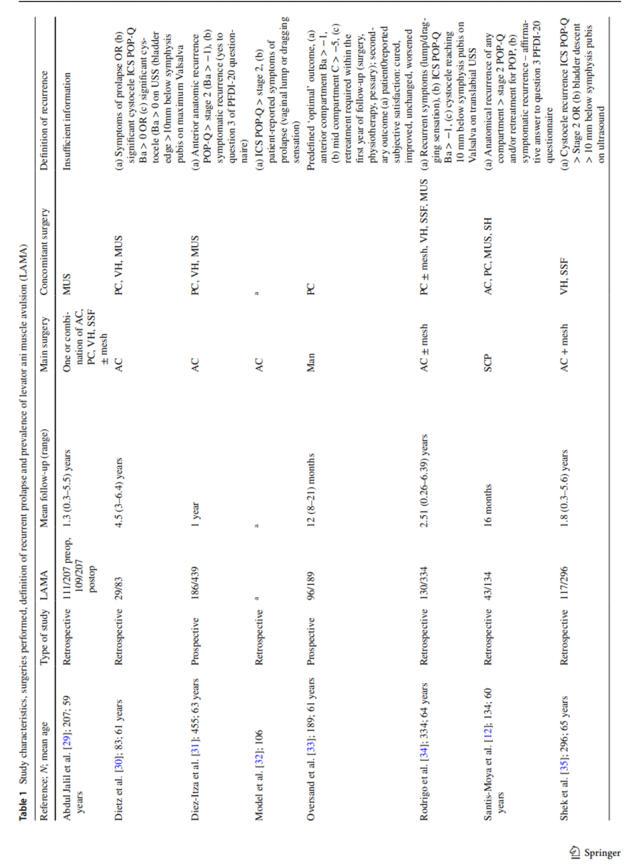
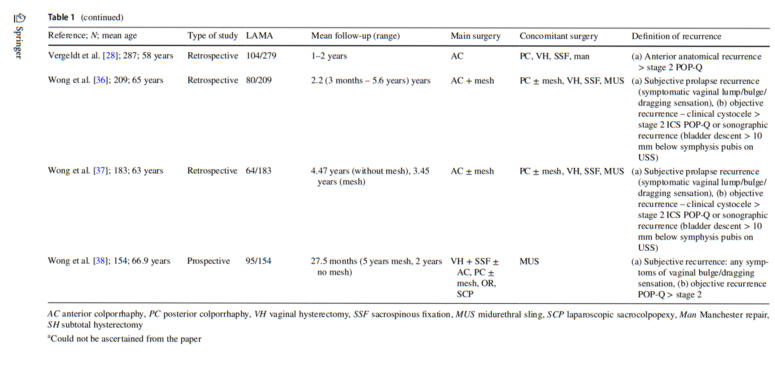
Çalışma özellikleri
Dahil
edilen
çalışmaların
her
birinin
ayrıntılı
özellikleri
Tablo
1'de
sunulmuştur.
Dahil
edilen
12
makaleden
3'ü
prospektif
ve
9’u
retrospektif
çalışmadır.
Toplam
2.637
hasta
analiz
edilmiş;
bunların
en
az
1055'inde
tek
taraflı
veya
iki
taraflı
LAMA
teşhisi
konulmuştur.
Bir
makalede
avülsiyon
yaralanması
oranı
tespit
edilememiştir;
sadece
levator
hasarı
sonrası
prolapsus
nüksü
bildirilmiştir.
Aynı
çalışmada
prolapsus
dışındaki
kontinans
cerrahisini
içeren
endikasyonlar
için
histerektomi
geçirmiş
hastalar
da
analiz
edilmiştir.
Bu
nedenle,
bu
çalışmadaki
hastalardan
post-anterior
kolporafi
sonuçları
olanlar
çalışmamıza
dahil
edilmiştir.
Olguların
yaşları
58
ile
66.9
yıl
arasında değişmekte olup ortalama 2.1 yıl (0.3-6.4 yıl) takip edilmiştir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Sekiz
çalışma,
anterior
onarımdan
sonraki
sonuçları
bildirmiştir.
4'ü
doğal
doku,
2'si
anterior
meş
onarımı
ve
diğer
2
çalışmada
hem
meş
hem
de
non-meş
yaklaşımların
kombinasyonu
yer
almaktadır.
Kalan
4
çalışmadan
1'i
post-Manchester
onarımı
sonrası
sonuçları,
diğer
1
çalışma
laparoskopik
sakrokolpopeksiyi
ve
diğer
2’si
çeşitli
prolapsus
ameliyatlarını
içermektedir.
Tüm
çalışmalarda
diğer
kompartman
prolapsus
onarımları,
histerektomi
ve
anti-inkontinans prosedürleri gibi cerrahiler eş zamanlı uygulanmıştır.
Dahil
edilen
çalışmalardan
4
ü
aynı
merkezdendir.
Bildirilen
zaman
dilimi
içinde
aynı
ameliyatları
içermektedir
ve
bu
çalışmalar
arasındaki
benzerliğin
boyutu
literatürde
netleştirilememiştir.
İncelenen
12
makalenin
çoğu,
öncelikle
prolapsus
nüksü
riskini
ve
LAMA
tanısının
etkisini
tanımlamaktadır.
Bir
makale,
sistosel
nüksünü
öngörmek
için
yeni
bir
modeli
geliştirmeyi
amaçlıyordu
ve
bir
diğerinin
primer
amacı,
levator
avülsiyonunun
pre-
ve
postoperatif
ultrason
tanısı
ile
karşılaştırmayı
ve
sekonder
sonuç
olarak
da
LAMA
ve
prolapsus
nüksü
arasındaki
ilişkiyi
incelemekti.
Bu
makaledeki
preoperatif
grup
bu
meta-analizin
amaçları
doğrultusunda
dahil
edilmiştir.
Nüks Tanımı
Çoğu
çalışmada
prolapsus
nüksü
için
objektif
ve
subjektif
sonuçlar
beraber
değerlendirilmiştir.
Subjektif
rekürrens
hasta
tarafından
bildirilen
sarkma
hissi
ile
ilişkili
semptomları
veya
bir
anket
ile
bildirilmiş
sonuçları
içermektedir.
Sadece
3
çalışmada
objektif
olarak
prolapsus
rekürrensi
tanımlanmıştır.Yedi
çalışmada,
ön
kompartmanla
sınırlı
nüksleri
tanımlanmıştır.
Bir
çalışmada
prolapsus
nüksü
için
ve
analiz
amacıyla
“objektif
herhangi
bir
kompartman
”
kategorisi
bulunamamıştır.
Anatomik
nüks
bildiren
12
çalışma
için,
ICS
POP-Q
evre
2
veya
daha
yüksek
olan
bir
prolapsus
muayenesinde
sahip
objektif
bir
klinik
bulgu
olarak
tanımlanmıştır.Objektif
nüksü
tanımlayan
beş
çalışmada tanı muayene ile teşhis edilen veya ultrason kullanılarak yapılmıştır.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Levator Ani Kas Avülsiyonunun Teşhisi
Tüm
çalışmalarda
LAMA
tanısı
için
Dietz
ve
ark.’larının
tanımladığı
4D
tranlabial
Ultrason
Metodu
kullanılmıştır.
4
çalışmada
LAMA’nın
pre-op
ve
6
çalışmada
LAMA’nın
post-
operatif
teşhisi
konulmuştur.
Bir
çalışmada,
LAMA'ya
preop
ve
post-op
tanı
konulmuştur.
Levator
avülsiyonunun
preop
ve
post
operatif
ölçüldüğü
iki
durumda;
preop değerlendirmede biası azaltmak için 2. postoperatif ölçüm yapılmıştır.
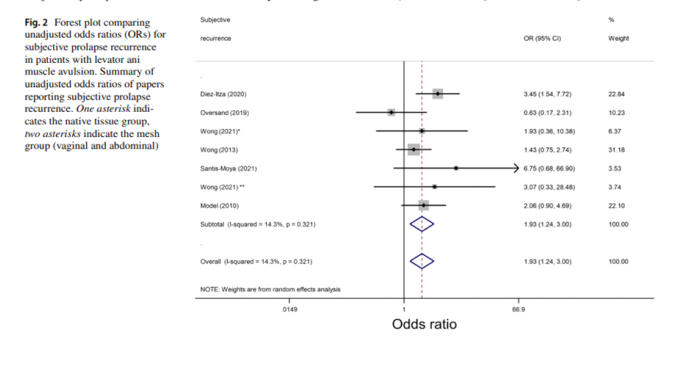
Subjektif Prolapsus Nüksü
Subjektif
rekürrens
için
metaanaliz
diyagramı
Şekil
2'de
verilmiştir.
Burada
yayınlanmış
yedi
çalışmadaki
ORs’lar
veya
LAMA
riski
için
ham
veriler
mevcuttur.
Ancak,
tek
bir
çalışmada
çelişkili
faktörler
olduğu
için,
OR’ları
bir
araya getiremedik.
Objektif Prolaps Nüksü: Herhangi Kompartman
Her
ne
kadar
tek
değişkenli
bir
objektif
değerlendirme
gösterilmiş
olsa
da
herhangi
bir
kompartmanın
prolapsus
riski
–odds
oranı
daha
yüksek
bulunmuştur.
(kafa
karıştırıcı
faktörler
için
düzeltme
yapıldığında,
düzeltilmiş
OR
analizi
anlamlı
bulunmamıştır
(aOR
1.68,
%95
GA
0.78–3.66,
2
çalışmada
,
n
=
576,
I2=
%0.0,
orta
düzeyde
kanıt; Şek. 3)
.
Re-Operasyon ***
Üç
çalışma,
takip
sonuçlarını
bildirirken
prolapsus
nüksü
için
re-operasyon
oranlarını
tanımlamıştır.
Üç
çalışmada
da
reoperasyon
oranı
sırasıyla
%1.5,
%0.9
ve
%1.05
–düşük
saptanmıştır.
Levator
ani
kas
bütünlüğü
ile
ilgili
olarak
re-operasyon
riski
sadece
bir
makalede
bildirilmiştir.
Bu
nedenle,
tek
bir
değer
üzerinde
bir
meta-analiz
gerçekleştirilememiştir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Sekonder Sonuçlar
Obliteratif
cerrahi
sonrası
sonuçları
karşılaştıran
çalışmaya
rastlanmamıştır.
Sadece
bir
çalışmada
abdominal
cerrahi sonu prolapsus sonuçları araştırılmıştır. Dolayısıyla meta-analiz için yeterli bulunmamıştır.
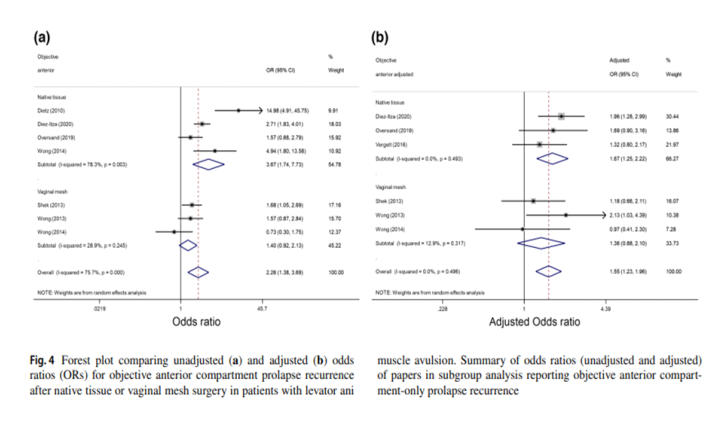
Objektif
ön
kompartman
nüksü,
tüm
multivaryant
analizlerde
-daha
yüksek
odds
ratio
oranları
ile-
LAMA’lı
kadınlarda
daha
yüksek
bulunmuştur.
(OR
1.55
95%
CI
1.23–1.96).
Bu
kategorideki
bir
çalışmada
nüks
ultrason
ile gösterilmiştir.
Şekil
4'te
görüldüğü
gibi
ön
kompartman
için
doğal
doku
ve
vaginal
meş
ameliyatları
arasında
nesnel
sonuçlarda
bir
fark
olup
olmadığını
belirlemek
için
daha
fazla
alt
grup
analizi
yapılmıştır.
Bu;
LAMA
ile
doğal
doku
cerrahisinden
sonra
objektif
anterior
prolapsus
nüksü
olasılığının
daha
yüksek
olduğunu
göstermiştir.
(OR
1.67,
%95
GA
1.25–2.22).
Bu
aynı
ilişki,
istatistiksel
anlamlılığa
ulaşmayan
kombine
bir
olasılık
oranı
ile
anterior
vaginal
meş cerrahisinden sonra gösterilmemiştir.
Bu
alt
gruptaki
çalışmaların
dördünde
yüksek
preoperatif
prolapsus
derecesinin
bilinen
risk
faktörü
için
düzeltme
yapılmamıştır. Tüm çalışmalar orta derecede heterojenlik göstermiştir (I= %55.9).
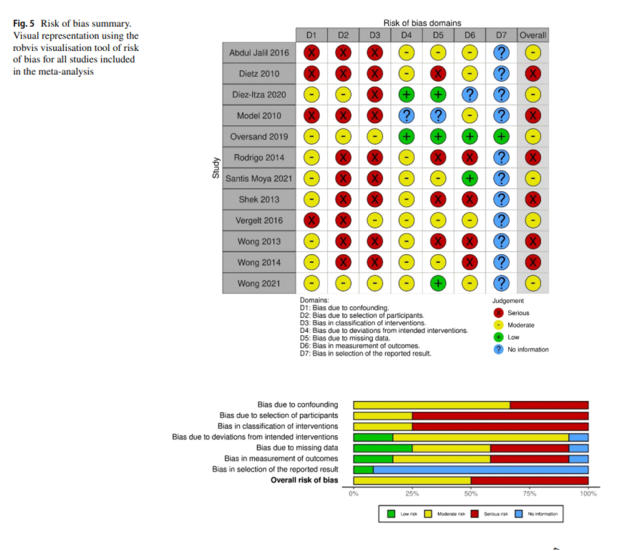
Dahil Edilen Çalışmalarda Bias Riski
Her
çalışmanın
yanlılık
riski
Şekil
5'te
özetlenmiştir.
Randomize
kontrollü
çalışmalar
olmadığı
için;
bias
riski
tüm
çalışmalar için en azından "orta" bulunmuştur.
Retrospektif
çalışmalar
prospektif
çalışmalara
göre
daha
yüksek
risk
taşıdığı
için
seçim
ve
sınıflandırma
biası
için
“ciddi”
risk
olarak
puanlanmıştır.
Çoğu
çalışmada,
değişken
faktörleri
çok
değişkenli
lojistik
regresyonlara
göre
düzeltilmiştir.
Düzeltilemeyen
değerler;
“ciddi”
bir
önyargı
riskine
sahip
olarak
derecelendirilmiştir.
Değişken
faktörler
için
düzeltme
tüm
çalışmalarda
aynı
değildir.
Önemli
olarak,
yüksek
preoperatif
prolapsus
evresi
gibi



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
prolapsus
nüksü
için
bilinen
risk
faktörleri
sadece
dört
hastada
düzeltilmiştir.
Her
çalışmada
ayarlanan
faktörlerin
spesifik detayları Ek Tablo 2'de sunulmuştur.
Eksik
verilerden
kaynaklanan
bias
-
yani
çalışmalardaki
hastaların
yaklaşık
%70'lik
bir
kaybı
olması
,
büyük
farklılıklar
yaratmıştır.
Genel
olarak,
bu
meta-analizde
yer
alan
makalelerin
bias
riski
%50'si
yüksek
riskli
diğer
%50'si ise orta derecede riskli olarak kabul edilmiştir.
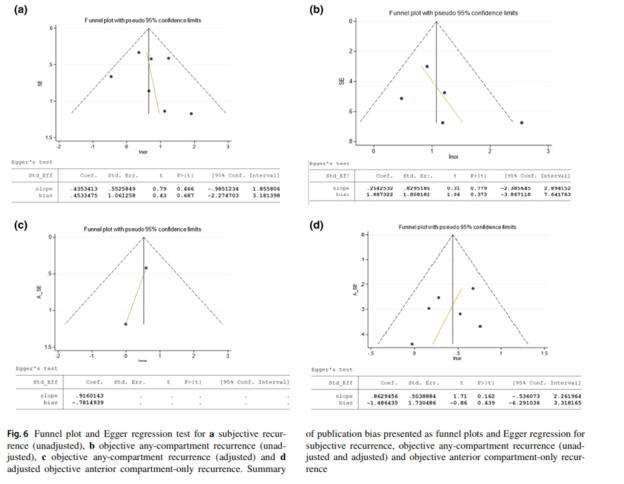
Subjektif
nüks
ve
objektif
ön
kompartman
nüksü
yayın
biaslarını
incelemek
için
Funnel
Plot
grafiği
oluşturulmuştur.
Bu
grafik
daha
küçük
çalışmaların
daha
büyük
OR'lere
sahip
olma
eğiliminden
dolayı
biraz
asimetrik
görünümdedir
(Şekil
6).
Tahmini
Egger'in
regresyon
bias
katsayısı
0.886'dır.
(SE=0.813)
ve
0.291'lik
bir
p değeri vardır. Bu değer küçük bir çalışmanın etkisinin olmadığını göstermektedir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Kanıtın Kesinliği
Kanıtlar
genel
olarak
bias
ve
sonuca
katkıda
bulunan
araştırma
sayısının
azlığı
nedeni
ile
orta
ile
düşük
kalitede
bulunmuştur. Bu bulgular Şekil 7'de özetlenmiştir.
TARTIŞMA
Bu
sistematik
derleme
ve
meta-analiz,
9'u
retrospektif
ve
3'ü
prospektif
olmak
üzere
12
çalışmayı
değerlendirmiştir.Takip
süresi
0.3
ile
6.4
yıl
arasında
toplam
2637
hasta
alınmıştır.
Bu
meta-analizde
yer
alan
çalışmalar,
Şekil
7'de
gösterildiği
gibi
orta
düzeyde
heterojenlik
ve
bias
nedenli
orta
-
düşük
kalitede
olarak
değerlendirilmiştir
.
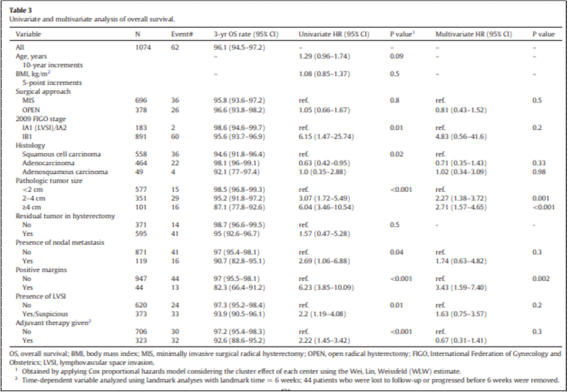
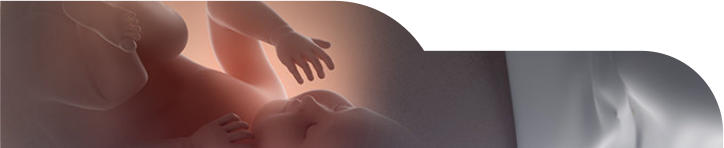
Temel Bulgular ve Mevcut Bulgularla Literatür Karşılaştırması
Düzeltilmiş
analizden
sonra
LAMA,
herhangi
bir
kompartmanda
objektif
nüks
için
bir
risk
faktörü
olarak
bulunmamıştır.
Bu
konuda
yetersiz
veri
mevcuttur
ve
rekürens
için
sonuçlar
yeterli
bulunmamıştır.
Alt
grup
analizinde
LAMA'nın
ön
kompartman
prolapsus
nüksünü
doğal
doku
onarımında
arttırdığı
ancak
meş
ile
tamirde
olmadığı görülmüştür.
Bu
meta-analizde
bulgularımız
en
son
sistematik
derleme
ile
tutarlı
bulunmamıştır.
Daha
eski
incelemeler
de
ise
veri
eksikliğinden
dolayı
bir
sonuca
varılamamıştır.
Bu
tutarsızlık,
sistematik
derlemeler
arasındaki
metodolojik
farklılıklarla açıklanabilir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Daha
yüksek
preoperatif
prolapsus
evresi,
aile
öyküsü
ve
önceki
prolapsus
onarımlarının
tümünün
prolapsus
nüksü
olasılığını
artırdığı
gösterilmiş,
ancak
pek
çok
çalışma
analizlerinde
bu
faktörlere
göre
ayarlama
yapmamıştır.
Dahil
edilen
çalışmalarda,
yüksek
dereceli
prolapsus
için
ayarlanmış
sadece
4
çalışma
vardır
ve
çalışmaya
sadece evre 3-4 prolapsusu olan hastalar alınmıştır.
Aile
öyküsü
için
ayarlanmış
çalışma
yoktur.
Tekrarlayan
prolapsus
onarımlarını
kendi
çalışmalarının
bir
parçası
olarak
içeren
5
kohort
çalışmasının,
hiçbiri
lojistik
regresyonlarında
bu
faktöre
göre
ayarlanmamıştır.
Ek
olarak,
makaleler
yalnızca
düzeltilmiş
regresyonları
tek
değişken
üzerinde
istatistiksel
olarak
anlamlı
bir
değer
bulunursa
degerlendirilmiştir.
Bu
tür
kısıtlamalar
bir
meta-analiz
için
birleştirilebilecek
değerlerin
sayısını
sınırlamaktadır.
Yine
de,
sadece
beş
çalışmayı
göz
önünde
bulunduracak
olursak
bir
tekrarlayan
prolapsus
risk
faktörü
için
saptanan
(yüksek
preoperatif
prolapsus
derecesi
ile),
bulgular
ön
kompartman
nüksünün
doğal
doku
onarımı
ile
ilğili bir risk faktörü olarak görülmemiştir. (Şekil 3b ve Şekil 4b)
Klinik
bir
ortamda,
bir
hasta
için
önemli
ve
can
sıkıcı
olan
prolapsus
nüksü
veya
re-operasyon
ile
ilişkili
semptomlarla
başvurmasıdır.
Muayenede
nüksün
saptanması
veya
semptomsuz
ultrason
bulguları
daha
ileri
tedavi gerektirmeyebilir; bu nedenle, muhtemelen klinik olarak daha az anlamlı bir bulgu olabilir.
Re-operasyon
oranlarının
ve
subjektif
nüks
oranlarının
raporlanması,
LAMA'nın
prolapsus
nüksü
için
bir
risk
faktörü
olup
olmadığını
tanımlamanın
daha
pragmatik
bir
yolu
olabilir.
Ne
yazık
ki,
bu
konuda
literatür
azdır
ve
çalışmamızda
LAMA’sı
olan
veya
olmayan
kadınlarda
reoperasyon
oranları
için
subjektif
nüksü
değerlendiren
bir meta-analizini yapmak için yeterli bilgi bulunmamaktadır.
Bu
derlemede
8
çalışmada
sadece
ön
kompartmanda
meydana
gelen
nüks
tanımlanmıştır.
Tek
kompartman
onarımlarının
daha
önce
diğer
kompartmanlarda
prolapsus
riskini
arttırdığı
görülmüştür.
Bu
nedenle,
bu
sonuç;
gerçek postoperatif sonuçların göz ardı edilmesine yol açabilir.
Bu
derlemede
dahil
edilen
çalışmaların
kalitesi
değişken,
kanıt
düzeyi
düşük,
çoğu
çalışmalar
retrospektif
niteliktedir. Ayrıca retrospektif çalışmalarda takipten çıkan çok fazla hasta olması bias riskini artırmaktadır.
Güçlü Yönler Ve Sınırlamalar
Bu
çalışmanın
gücü,
daha
önce
yayınlanmış
makalelerden
farklı
olarak
meta-analizler
ile
farklı
bilğileri
sunmasıdır.
Çalışmamız
kadınlarda
prolapsus
tekrarlama
riskinin
araştırılması
LAMA
ile
önceden
tanımlanmış
klinik olarak anlamlı sonuçlar ve ayrıntılı alt grup analizleri içermektedir.
Çalışmalarda
yüksek
kaliteli
verilerin
olmaması,
cerrahi
tekniklerdeki
büyük
çeşitlilik,
(laparoskopik
tekniklere
uyarlanması,
Manchester
onarımlar,
hatta
obliteratif
teknikler)
bu
çalışmadan
elde
edilen
sonuçları
yorumlarken
dikkat edilmesini gerektirmektedir.
Sonuçlar
Subjektif
prolapsus
nüks
riski,
LAMA’sı
olan
kadınlardaki
objektif
prolapsus
nüksü
ve
reoperasyon
riski
birleştirilmiş
risk
analizinden
sonar
bile
belirsizliğini
korumaktadır.
Alt
grup
analizi
ile
levator
avülsiyon
yaralanmalarının
doğal
doku
onarımlarından
sonra
prolapsus
nüksü
artmış
gibi
görünmektedir.
Daha
ileri
prospektif
veya
randomize
çalışmalara
ihtiyaç
vardır.
LAMA'lı
kadınlarda
abdominal
veya
laparoskopik
prolapsus
onarımları
veya
vaginal
olmayan
rekonstrüktif
tekniklerden
sonra
nüks
risklerini
araştırılması
gerekmektedir.
Ek
olarak,
bir
metodoloji
oluştururken,
önemli
potansiyel
çeldirici
faktörlerin
analizine
ve
subjektif
rekürrens,
objektif
rekürrens ve reoperasyon oranları ile tanımlanan prolapsus rekürrensinin araştırılmasına dikkat edilmelidir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Derlemenin amacı:
Adenomyozis
yakın
zamanda
infertilite
ilgili
olarak
kabul
edilmiştir.
Temel
şikayetler
olan
kanamanın
ve
ağrının
medikal ve cerrahi ile kontrol altına alındığı gösterilmiştir. Tedavi sonrası üreme ile ilgili sonuçlar ise kısıtlıdır.
Son Bulgular:
İnfertil
popülasyonda
patolojik
değerlendirme
yapılmadan
görüntüleme
ile
adenomyozisle
ilgili
bilgi
sahibi
olunabilir.
Yardımcı
üreme
teknikleri
(YÜT)
ile
tedavi
gören
infertil
hastalarda
adenomyozis
tanısı
daha
düşük
canlı
doğum
oranları
ve
klinik
gebelik
oranları
ile
birliktelik
gösterir.
Gonadotropin
salgılayıcı
hormon
(GnRH)
modülatörleri
ile
donmuş
embriyo
transferi
öncesi
yapılan
tedaviler
canlı
doğum
oranlarını
ve
klinik
gebelik
oranlarını
artırabilir.
Görüntü-kılavuzlu
ablasyon
tedavisi
sonrası
gebelik
bildirilmiş
olsa
da
bu
tedavinin
reprodüktif
etkisi
tam
olarak
ortaya
konulmamıştır.
Eksizyonel
prosedürler
sonrası
gebeliklerin
iyi
tolere
edildiği
gösterilse
bile
geçirilmiş
myomektomi
operasyonlarına
oranla
daha
fazla
uterin
rüptür
riski
bulunmaktadır.
Ablasyon
tedavisinin
ya da rezeksiyonun gebelik oranlarını artırdığına dair kanıtlar ise net değildir.
Özet:
Adenomyozis
daha
düşük
embriyo
implantasyon
oranları
ve
devam
eden
gebelik
oranları
ile
ilişkilidir.
Uterustaki
adenomyotik
değişiklikler
ultrason
ve
MRI
ile
görülebilir.
GnRH
modülatörleri
YÜT
tedavisindeki
hastalarda
faydalı
olabilir.
Gebelik
isteyen
hastalarda
optimal
medikal
veya
cerrahi
tedavilerin
sonuçlarına
dair
ek
prospektif
veriye
ihtiyaç vardır.
Giriş
Adenomyozis
endometriyal
bezlerin
ve
stromanin
uterin
myometriumunda
yer
alması
olarak
tanımlanan
bir
bozukluktur.
Adenomyozis
endometriumda
değişikliklere
ve
anormal
uterin
kasılmalara
neden
olur;
bu
durumlar
ise
dismenore,
anormal
uterin
kanama
ve
infertilite
şikayetlerine
neden
olur.
Adenomyozis
uterusun
yapısını
bozmaktadır
ve
endometrial-myometrial
bağlantıya
negatif
etki
etmektedir.
Bunları
sonucu
olarak
adenomyozisi
olan
infertil
kadınlarda
daha
yüksek
düşük
ihtimali,
daha
düşük
klinik
gebelik
ve
canlı
doğum
oranları
görülmektedir.
Ayrıca
anormal
plasentasyon
gibi
obstetrik
komplikasyon
ile
ilişkili
olduğu
düşünülmektedir.
İnfertilite
değerlendirmesine
alınan
kadınlarda
adenomyozise
bağlı
uterin
değişiklikler
ultrason
ve
MRI
görüntülemeleri
ile
değerlendirilebilir.
İnfertilitesi
olan
kadınlarda
adenomyozisin
tedavi
edilmesi
reprodüktif
sonuçların
düzelmesine
etkili
olabilir.
Bu
derlemenin
temel
amacı
adenomyozisin
fertilite
üzerine
etkisinin
tartışılması ve tedavisinin reprodüktif sonuçlara etkisinin değerlendirilmesidir.


TJOD
ist
Bülteni
Adenomyozİs ve Fertİlİte: Adenomyozİs fertİlİteyİ etkİler mİ? Tedavİsİ
sonuçlarI İyİleştİrİr mİ?
Özetleyen: Dr. Sinem ERTAŞ



TJOD
İstanbul
Şubesi
İnsidans ve Prevalans
Amerika
popülasyonunda,
popülasyon
bazlı
çalışmalar
16-60
yaş
aralığındaki
kadınlarda
insidansın
%1
olduğunu
göstermektedir.
Yakın
zaman
bir
sistemik
derlemede
prevalansın
%15-67
arasında
değiştiği
gösterilmiştir.
Bu
değişkenlik
hastaların
değerlendirme
yöntemleri
ve
semptomatik-asemptomatik
olmaları
ile
ilgilidir.
Benign
jinekolojik
cerrahi
geçiren
18-42
yaş
grubu
hastalarda,
adenomyozisi
olan
hastaların
%30’unda
infertilite görülmektedir. İnfertil hasta grubunda yaş ile birlikte adenomyozis prevalansı artar.
Görüntüleme Bulguları
Altın
standard
tanı
yöntemi
histerektomi
örneklerinin
histolojik
incelemesidir.
Ek
tanı
araçları
laparoskopi
veya
histeroskopi
sırasında
alınan
biyopsi
örneklerinin
değerlendirilmesidir
fakat
bu
yöntemlerde
sensitivite
düşük
olduğu
tercih
edilmez.
Son
zamanlarda
transvajinal
ultrasonografi
(TVUS)
ve
MRI
görüntülemeleri
ile
histolojik
konfirmasyon
olmadan
tanı
konulmaktadır.
Bu
durum
özellikle
uterusu
korumayı
amaçlayan
infertil
hasta
grubunun
lehinedir.
Henüz
görüntülemelerde
kullanılmak
üzere
adenomyozise
spesifik
bulgular
ya
da
bu
bulguların
sayısı
ile
ilgili
fikir
birliğine
varılmamıştır.
Bu
durum
halihazırda
yapılan
çalışmaların
değerinin
de
sorgulanmasına
neden
olabilir
çünkü
çalışmalar
farklı
görüntüleme
yöntemlerini
ve
bulgularını
kullanmaktadır.
Burada yakın dönemde olan görüntüleme yöntemleri ile ilgili gelişmelerden bahsedeceğiz.
Ultrasonografi
2015
yılında
Morfolojik
Uterus
Sonografik
Değerlendirme
(MUSD)
grubu
ultrasonda
kullanılmak
üzere
belirli
terminolojiler
(örneğin;
asimetrik
myometriyal
kalınlaşma,
myometriyal
kistleri,
hiperekojen
adalar,
yelpaze
şeklinde
gölgelenme,
ekojenik
subendometriyal
çizgiler
ve
tomurcuklar,
translezyonel
vaskularite
ve
irregüler
bileşke
alanı)
hakkında
fikir
birliğine
varmıştır.
Bileşke
alanı
(junctional
zone),
hem
TVUS
hem
de
MRI
da
izlenen endometriyal myometriyal geçiş alanı olarak tanımlanır.
Histolojik
konfirmasyona
oranla
TVUS
ile
adenomyozis
tanısı
koyma
yeterliliğinin
sensitivitesi
%11-85
,
spesifisitesi
%25-98
arasında
değişmektedir.
3D
TVUS,
elastografi
ve
doppler
çalışmaları
ek
görüntüleme
yöntemleri
TVUS
tanı
doğruluğunu
etkilemektedir.
Bileşke
alanının
3D
TVUS
değerlendirilmesi
tanı
doğruluğunu
artırmaktadır.
Elastografi
daha
çok
myom-adenomyozis
tanısında
farkı
anlamak
açısından
etkin
bulunmuştur.
TVUS
tanısal
doğruluğunun
değerlendirildiği
çalışmalar
Tablo-1’de
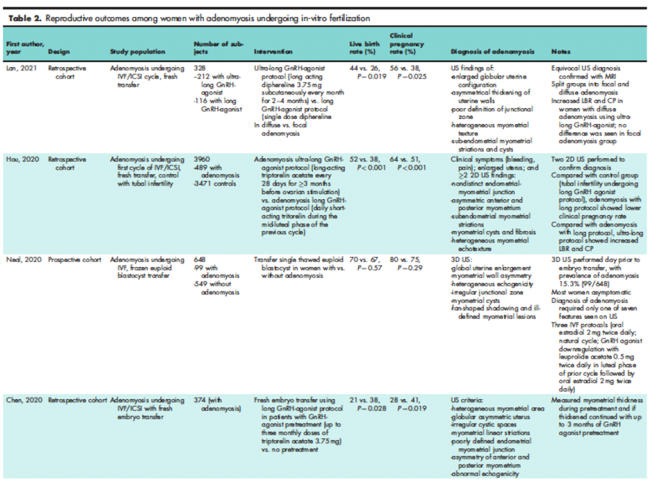
özetlenmiştir.
‘Heterojen
myometriyum’ ve ‘uterin duvar asimetrisi’ en yüksek doğruluk oranına sahip bulgulardır.
MRI
Tanısal
doğruluk
açısından
MRI
ve
US
kıyaslanabilir
durumdadır.
MRI’da
adenomyozise
ait
bulgular;
global
olarak
büyümüş
asimetrik
uterus,
T1
veya
T2
ağırlıklı
görüntülemelerde
kistlerin
veya
odakların
varlığı,
bileşke
alanının
kalınlığının
artması,
tipik
olarak
12mm’den
büyük
olması
olarak
sıralanabilir.
MRI
ve
histerektomi
örneklerinin
karşılaştırıldığı
bir
çalışmada
bileşke
alanının
kalınlığınından
ziyade
düzensizliğinin
adenomyozis
tanısından
daha
doğru
bilgi
verdiği
ortaya
konulmuştur.
MRI
ayrıca
adenomyozisin
lokasyonunun
ve
büyüklüğünün
belirlenmesinde
de
etkili
bir
yöntemdir.
US
benzer
şekilde
de
MRI’da
da
fikirbirliğine
varılmış
temel
bulgular
henüz
yok
olsa
da
‘bileşke
alanının
kalınlaşması
ve
düzensizleşmesi’
adenomyozisi
destekler
temel MRI bulgularıdır.
Adenomyozisin Patogenezi ve İnfertilite: Önerilen Mekanizmalar
Adenomyozisin
gelişme
nedeni
tartışmalı
olsa
da
adenomyozisin
varlığı
endometriumda
moleküler
değişikliklere
neden
olur
ve
çevre
myometriyumun
anormal
fonksiyonuna
sebep
olur.
Myometriyal
hiperkontraktilite
dismenore
ile
sonuçlanırken;
anormal
uterin
kanama
neoanjiogenez,
anormal
uterin



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
kontraktilite
ve
artmış
mikrodamar
yoğunluğu
ile
ilgilidir.
Bu
hastalık
infertiliteye
ve
azalmış
embriyo
implantasyonuna
sebep
olur.
Önerilen
mekanizmalar;
anormal
uterin
kontraksiyonlar,
uterin
çevrenin
değişmesi,
artmış inflamasyon ve anormal endometriyal reseptivitedir.
Myometriyum;
iç
ve
dış
myometriyum
olarak
iki
alandan
oluşmaktadır.
İç
myometriyal
yapı
hormonal
olarak
aktiftir
ve
menstrüel
dönemdeki
hormonal
değişimlere
duyarlıdır.
Servikal
alandan
fundal
alana
doğru
olan
kasılmalar
foliküler
dönemde
spermin
kolay
taşınmasına
yardımcı
olurken;
fundal
alandan
servikal
alana
olan
kasılmalar
menstrüal
kanın
akımına
yardımcı
olur.
Adenomyozis
ise
myometriyal
hipertrofiye
ve
anormal
hormonal
sinyallenmeye,
sonuç
olarak
anormal
kontraksiyona
sebep
olur.
Bu
anormal
kontraksiyonlar
ise
spermin
taşınmasını zorlaştırır ve implantasyona engel olur.
Anormal
hormonal
sinyal
yolakları,
iç
myometriyumda
östrojen
ve
progesteron
reseptörlerini
içeren
değişikliklere
sebep
olurken,
immün
faktörlerin
disregulasyonu,
artmış
inflamatuvar
oksidatif
stres
ve
uterin
reseptivitenin
azalmasına neden olur. Endometriyumdaki epigenetik değişiklikler de endometriyal reseptiviteyi negatif etkiler.
Hayvan
modelleme
çalışmalarında
fibrozis
yolaklarının
hedeflendiği
tedavilerin
endometriyal
reseptiviteye
olumlu
etkisi
olabileceğini
göstermektedir.
İnflamasyon,
fibrozis
ve
hormonal
bozulmasının
etkin
olduğu
bu
kompleks
hastalık için bu çoklu alanlarda tedavilerin yapıldığı ileri çalışmalara ihtiyaç vardır.
İnfertilitesi Olan Hastalarda Adenomyozis Tedavisi
Adenomyozis
için
tedaviler
hastalığın
farklı
adımları
için
kullanılır.
Medikal
tedavi
seçenekleri
antiplatelet
tedavilerden
hormonal
tedavilere
kadar
değişir.
Adenomyozisin
hasarlanması
amaçlanan
tedaviler
ise
uterin
arter
embolizasyonundan
(UAE),
termal
ablazyon,
laparoskopi
ve
laparotomiyi
içerir.
Her
ne
kadar
medikal
ve
cerrahi
tedaviler kanama ve ağrı gibi şikayetlere faydalı olsa da reprodüktif sonuçlara etkisi tam olarak gösterilememiştir.
Medikal Tedavi
In
vitro
fertilizasyon
(IVF)
tedavisi
gören
hastalarda
adenomyozis
düşük
doğum
oranları
ile
ilişkili
bulunsa
da
tüm
çalışmalar
bu
ilişkiyi
göstermekte
yetersizdir.
Reprodüktif
sonuçlarla
ilgili
son
çalışmaların
çoğunluğu
GnRH
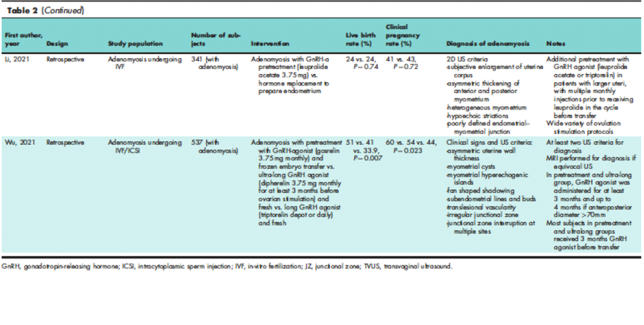
agonist tedavileri ile ilgilidir ve Tablo 2’de özetlenmiştir.
IVF
tedavisi
gören
adenomyozisli
hastalarda
GnRH
modülatörlerinin
sonuçlara
olumlu
etkisi
olabileceği
gösterilmiştir.
Büyük
örneklemli
retrospektif
bir
çalışmada
embriyo
transferi
öncesi
2-4
ay
GnRH
agonist
kullanımı
(ultra-uzun-protokol)
ile
tek
doz
GnRH
agonist
kullanımı
(uzun-protokol)
karşılaştırılmıştır.
Canlı
doğum
oranı
%43
ve
%26
iken
klinik
gebelik
oranları
%55
ve
%38
olarak
ultra-uzun-protokol
lehine
olarak
sonuçlanmıştır.
Başka
bir
çalışma
da
bu
bulguları
desteklemiştir.
GnRH
agonist
tedavisinin
sonuçları
taze
ve
donmuş
sikluslarda
farklı
olabilir.
Donmuş
embriyo
transferlerinin
değerlendirildiği
başka
bir
retrospektif
çalışmada
transfer
öncesi
GnRH
agonist
tedavisinin
reprodüktif
sonuçlara
etkisi
olmadığı
gösterilmiş
olsa
da
bu
çalışmaya
dahil
edilen
hastaların
tedavi
öncesi
değişen
sürede
GnRH
agonist
tedavisi
kullandığı
belirtilmiştir.
Başka
bir
retrospektif
çalışmada
ise
taze
transferlerde
tedavi
öncesi
(üç
aya
kadar)
GnRH
agonist
kullanımının
transfer
öncesi
tedavi
almayan
hastalara
oranla daha düşük canlı doğum oranına ve klinik gebelik oranına sahip olduğu gösterilmiştir.
Şimdiye
kadar
olan
kanıtların
çoğunluğu
GnRH
agonist
tedavilerinin
reprodüktif
sonuçlara
olumlu
etkisi
olduğunu
gösterse
de
hangi
preparatın
ne
kadar
süre
ile
kullanılması
gerektiğini
açıklayabilecek
ayrıca
taze
ve
donmuş
transferlere olan etkisini gösteren prospektif çalışmalara ihtiyaç vardır.
Adenomyozise
bağlı
daha
büyük
volümdeki
uterusa
sahip
IVF
tedavisi
gören
hastalarda
daha
düşük
canlı
doğum
oranları
saptanmıştır.
Fakat
prospektif
çalışmaların
medikal
tedavi
ile
uterusun
küçültülmesinin
fertilite
ve
gebelik
sonuçlarına olan olumlu etkisi kanıtlanmalıdır.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Uterin Arter Embolizasyonu (UAE)
Uterin
fibroidlere
olan
olumlu
etkisi
birçok
çalışma
ile
kanıtlanan
bu
yöntemin
özellikle
dismenore
ve
kanama
açısından
adenomyozise
da
faydalı
olduğu
gösterilmeye
başlanmıştır.
UAE
sonrası
retrospektif
başarılı
gebelikler
raporlansa
da
plasental
anormallikler
ve
preterm
doğum
gibi
obstetrik
komplikasyonların
insidansı
artabilir.
Prospektif
çalışmalar
ile
UAE
tedavisinin
obstetrik
sonuçlara
olan
etkisi
ve
gebelik
oranlarını
artırıp
artırmadığı
gösterilmelidir.
Görüntü-Kılavuzlu Termal Ablasyon
Görüntü-kılavuzlu
termal
ablasyon
tedavisinin
adenomyoziste
kanama
ve
dismenore
şikayetlerine
olan
olumlu
etkisi
gebelik
sonuçları
açısından
da
bu
etkinin
olup
olmayacağı
konusunda
merak
uyandırmıştır.
Yüksek-
intensite
odaklı
ultrason
(HIFU),
MRI
kılavuzlu
odaklı
ultrason,
ultrason-kılavuzlu
radyofrekans
ablasyonu
ve
perkutan
mikrodalga
ablasyonu
gibi
yöntemler
bu
tedaviler
arasında
sayılabilir.
Yüksek-intensite
odaklı
ultrason
(HIFU)
ve
MRI
kılavuzlu
odaklı
ultrason
tedavilerinde
hedeflenen
dokuya
ultrason
probu
ile
odaklanan
alana
lokal
sıcaklık
verilerek
koagülatif
nekroz
sağlanır.
Ultrason-kılavuzlu
radyofrekans
ablasyon
ve
perkutan
mikrodalga
ablasyonunda ise bir enstrüman dokuya yerleştirilir ve sıcaklık artışı sağlanarak doku hasarı sağlanır.
Her
tekniğin
reproduktif
sonuçları
ile
ilgili
bilgiler
sınırlıdır.
Son
sistemik
derleme
ve
meta-analizde
tedavi
sonrası
HIFU
ile
gebelik
oranı
%17,
mikrodalga
ablasyonu
ile
%5,
radyofrekans
ablasyonu
ile
%36
olarak
bildirilmiştir,
fakat
ilgili
çalışmaların
hiçbirinde
primer
sonuç
gebelik
ile
ilgili
değildir.
Kanama
ve
ağrıya
olan
etkiler
primer
olarak
değerlendirilmiştir.
Radyofrekans
ablasyonu
ile
tedavi
edilen
ve
gebelik
amaçlayan
hastaların
değerlendirildiği
retrospektif
bir
çalışmada
hastaların
%67’sinin
gebe
kaldığı
bunların
ise
%36’sının
canlı
doğum
yaptığı
gösterilmiştir.
Başka
bir
sistemik
derleme
ve
meta-analizde
ise
HIFU
sonrası
antimüllerian
hormon
değerinin
değişmediği
gösterilmiştir.
HIFU
ve
laparoskopik
tedavilerin
karşılaştırıldığı
retrospektif
bir
çalışmada
ise
93
hasta
değerlendirilmiştir
ve
HIFU
sonrası
gebelik
oranı
%52
iken
laparoskopi
sonrası
bu
oran
%30
olarak
raporlanmıştır.
Sonuç
olarak
bugüne
kadarki
veriler
ablasyon
tedavisi
sonrası
gebeliğin
güvenilir
olduğunu
göstermek
ile
birlikte
bu tedavilerin fertilite ve gebelik oranlarına olumlu etkisi kanıtlanamamıştır.
Eksizyonel Teknikler
Fokal
ve
difüz
adenomyoziste
cerrahi
rezeksiyon
vajinal
kanama,
ağrı
ve
uterin
volümü
azaltır.
Eksizyonel
tedaviler
sonrası
reprodüktif
sonuçlar
ile
ilgili
az
veri
vardır
ve
bunların
çoğunluğu
retrospektif
çalışmalardan
gelmektedir.
Histeroskopi,
kistik
ve
solid
lezyonların
rezeksiyonu
için
kullanılmaktadır,
fakat
reprodüktif
sonuçlar
açısından
prospektif
çalışma
yapılmamıştır.
Laparoskopik
ve
açık
cerrahiler
fokal
rezeksiyon
için
(adenomyomektomi)
kullanılır
veya
difüz
lezyonlar
için
wedge
rezeksiyon,
klasik
insizyon
ve
flab
yöntemleri
kullanılır.
Obstetrik
riskler
myomektomi
operasyonlarına
benzemektedir;
uterin
rüptür,
anormal
plasentasyon
veya
intrauterin
yapışıklıklar
oluşabilir.
Adenomyozis
cerrahisi
sonrası
uterin
rüptür
riski
%0-13
arasında
raporlanmıştır,
myomektomiden
genellikle daha yüksek oranlar görülmüştür.
Son
dönemde
yapılmış
sistemik
derlemede
eksizyonel
cerrahi
sonrası
gebelik
düşük
uterin
rüptür
oranı
ile
(1/126,%0.8)
güvenilirdir
ve
doğum
oranı
%81’dir.
Başka
bir
retrospektif
çalışmada
laparoskopik/açık
cerrahi
ile
adenomyomektomi
veya
myomektomi
cerrahisi
geçirmiş
hastalar
değerlendirilmiştir;
canlı
doğum
oranı
sırasıyla
%46
ve
%71
olarak
bulunmuştur.
Endometriyal
kaviteye
girilen
vakalar
3
ay
sonra
histeroskopi
ile
değerlendirilmiş
ve
%35
oranın
evre
I
intrauterin
sineşi
saptanmıştır.
Tek
cerrahin
2011-2019
yılları
arasında
yaptığı
adenomyomektomi
operasyonu
sonrası
gebelik
elde
edilen
22
hastalık
bir
vaka
serisinde,
dört
plasental
anomali,



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
bir
vakada
uterin
rüptür
saptanmıştır
ve
hiçbir
hastada
histerektomi
ihtiyacı
olmamıştır.
Hem
adenomyozis
hem
de
endometriozis
nedeniyle
operasyona
alınan
infertil
hasta
popülasyonunun
değerlendirildiği
başka
bir
çalışmada
plasental
anormallik
insidansı
%12
olarak
saptanmıştır.
Cerrahi
sonrası
GnRH
agonist
ek
tedavisinin
canlı doğum oranlarına ek faydası gösterilememiştir.
Sonuç
olarak
eksizyonel
operasyonlar
sonrası
gebelik
güvenilir
görünmektedir.
Fakat
reprodüktif
sonuçları
iyileştirmek, komplikasyonlardan kaçınmak için belirli bir yöntem belirlenememiştir.
Adenomyozis ve Endometriozis İlişkisi
Adenomyozis
çoğunlukla
derin
infiltran
endometriozis
ile
ilişkili
bulunmuştur.
Endometriozis
nedeniyle
tetkik
edilen
hastaların %21-59 arasında değişen oranda adenomyozis bulunduğu gösterilmiştir.
Endometriozisi
olan
hastalardan
adenomyozis
birlikteliği
olanlarda
fertilite
sonuçları
olumsuz
etkilenmektedir.
Kistektomi
operasyonu
geçiren
hastaların
6
yıllık
takibinin
yapıldığı
bir
çalışmada
adenomyozisin
eşlik
ettiği
hastaların
başarılı
gebelik
oranı
%25
iken
yalnızca
endometriozisi
olan
hastalarda
bu
oran
%47’dir.
Fokal
,
difüz
ve
adenomyoma
olarak
sınıflandıran
hastalarda
adenomyozis
tipinin
canlı
doğum
oranlarına
belirgin
etkili
olmadığı
gösterilmiştir.
Endometriozis
cerrahisi
için
değerlendirilirken
ultrasonda
adenomyozis
saptanan
hastaların daha sık IVF tedavisine başvurduğu gösterilmiştir.
Sonuç
Adenomyozis,
dismenore
ve
kanamanın
dışında
infertiliteye
de
neden
olmaktadır.
TVUS
ve
MRI
ile
bu
hastalık
tanı
alabilmektedir
bu
yüzden
invaziv
işleme
gerek
görünmemektedir.
Görüntüleme
açısından
tam
bir
fikir
birliğine
varılamamış
olması
çalışmaların
değerinin
ve
etkisinin
ölçülmesinde
zorluğa
neden
olmaktadır.
GnRH
modülatörleri
ile
medikal
tedavi
fertilite
sonuçlarına
olumlu
etki
etmektedir.
Ablativ
ve
eksizyonel
tedaviler
düşük
komplikasyon
riskine
sahiptir
fakat
fertiliteye
olan
olumlu
etkileri
tam
olarak
kanıtlanamamıştır.
In-vitro
modellemenin
yapıldığı
gelecek
çalışmalar
ile
hastalığın
mekanizması
ve
spesifik
tedavilerin
etkinliği
daha
iyi
anlaşılabilir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Özet
Preterm
doğum,
dünya
genelinde
gebeliklerin
yaklaşık
%12’sinde
izlenir
ve
neonatal
morbidite
ile
mortalitenin
asıl
nedenidir.
Preterm
eylem
ile
başvuran
gebeliklerin
kortikosteroidler
ve
antibiyotikler
ile
semptomatik
tedavisi
neonatal
sonuçları
iyileştirmiş
ancak
preterm
doğum
sıklığını
azaltmamıştır.
Preterm
doğum
öyküsü
olan
ve
rutin
transvajinal
ultrasonda
kısa
serviks
saptanan
hastalarda
profilaktik
progesteron
kullanımının
preterm
doğum
sıklığını
azaltabileceği
gösterilmiştir.
Bu
derlemede
preterm
doğumu
önlemede
progesteronun
etkinliğini gösteren kanıtlar özetlenmiştir.
Giriş
Preterm
doğum,
Dünya
Sağlık
Örgütü
tarafından
tamamlanmış
37.
Gebelik
haftası
tamamlanmadan
önce
doğumun
gerçekleşmesi
olarak
tanımlanmıştır.
Bu
doğumların
yaklaşık
%85’i
orta
(32-33
hafta)
ve
geç
(34-36
hafta)
pretem
bebekleri,
%10’u
çok
preterm
(28-31
hafta)
bebekleri
ve
%5’i
ileri
derecede
(ekstrem)
(<28
hafta)
preterm
bebekleri
kapsamaktadır.
Her
yıl
yaklaşık
1
milyon
bebek
prematüriteden
ölmekte
ve
hayatta
kalanların
çoğu
engelli
olarak
yaşamaktadır.
Dünya
çapında,
15
milyon
bebek
preterm
doğmuştur
ve
son
20
yılda tüm ülkelerde preterm doğum oranı artarak %11 düzeyine ulaşmıştır.
Birleşik
Devletler’de
preterm
doğum
oranı
tekil
gebeliklerde
%9,7
iken
ikizlerde
%56,6
düzeyindedir
ve
tekil
gebeliklerde
32
haftadan
önce
doğum
oranı
%1,5
iken
ikiz
gebeliklerde
bu
oran
%11,3’tür.
Ayrıca
ikiz
doğum
oranı genel olarak artma eğilimi göstermektedir ve %3’e ulaşmıştır.
Preterm
doğum,
neonatal
mortalite,
uzun
dönem
morbidite
ve
sağlık
ekonomisi
açısından
büyük
bir
halk
sağlığı
sorunudur.
Gebelik
haftası
ilerledikçe
sağ
kalımın
ve
nörolojik
prognozun
iyileştiği
bilinmektedir.
25
haftada
doğan
bebeklerde
taburcu
olmadan
ölme
riski
%40’tır,
hayatta
kalanların
%45’inde
orta-ağır
engeller
olması
beklenmektedir;
buna
karşılık
32
haftada
doğanlarda
sağ
kalım
şansı
%98’dir
ve
2
yaşında
serebral
palsi
görülme
riski
yalnızca
%4,
nörogelişimsel
gerilik
izlenme
riski
ise
%8
düzeyindedir.
Bu
nedenle,
prematüritenin
ekonomik
yükü
başlangıçtaki
yenidoğan
yoğun
bakım
ünitesi
masrafları
ile
ilişkili
olduğu
kadar,
uzun
dönem
artmış
medikal,
sosyal
ve
özel
eğitim
hizmetlerinin
kullanımı
ve
ekonomik
üretkenliğin
azalması
ile de ilişkilidir.


TJOD
ist
Bülteni
Preterm Doğumun Önlenmesİ

Özetleyen: Dr. Verda ALPAY TÜRK
Link: https://pubmed.ncbi.nlm.nih.gov/33039310


TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
Gebeliğin
orta
döneminde
transvajinal
ultrason
ile
serviks
uzunluğunun
(CL)
ölçümü,
hem
tekil
hem
ikiz
gebeliklerde
preterm
doğum
oranını
öngörmede
faydalı
bir
yöntem
olduğunu
gösteren
çok
sayıda
kanıt
bulunmaktadır.
Son
on
yılda,
yüksek
riskli
tekil
gebeliklerde
progesteron
uygulamasının
preterm
doğum
oranını
yarı yarıya azalttığını gösteren pek çok çalışma yapılmıştır.
Yakın
döneme
kadar,
preterm
doğumun
önlenmesi
zorlu
bir
hedefti.
Ancak,
şu
anda
üzerine
konuşulabilecek
en
az
üç
yeni
silahımız
var:
progesteron,
serklaj
ve
vajinal
pesser.
Bu
derlemede,
ikinci
trimester
CL
değerlendirmesi
ile
yüksek
riskli
grupta
preterm
doğum
riskinin
belirlenmesi
ile
asemptomatik
tekil
ve
ikiz
gebeliklerde progesteron endikasyonlarına odaklanılacaktır.
Yüksek riskli grupta preterm doğumun saptanmasında sonografik servikal uzunluk ölçümünün rolü
Spontan
preterm
doğumun
antenatal
taramasında
kullanılan
geleneksel
yöntem,
yaş,
ırk,
sigara
kullanımı
ve
obstetrik
öykü
gibi
maternal
özelliklerin
değerlendirilmesine
dayanmaktadır.
Bu
maternal
faktörlere
göre
gebelerin
yüksek
veya
düşük
riskli
olarak
sınıflandırılmasını
hedefleyen
risk
skorlama
sistemleri,
düşük
saptama
ve
yüksek
yanlış
pozitiflik
oranlarına
sahiptir.
Yüksek
riskli
gebelerin
saptanmasında
alternatif
bir
yöntem
20-24.
gebelik
haftasında
transvajinal
ultrason
ile
CL
ölçümü
yapılmasıdır.
Hem
tekil
hem
ikiz
gebeliklerde,
erken
spontan
doğum
olasılığı
gebeliğin
ikinci
trimesterinde
transvajinal
ultrason
ile
CL
ölçümü
yapılarak öngörülebilir.
Tekil gebelikler
Kimi
çalışmalarda
erken
doğum
riskinin
serviks
uzunluğu
ile
ters
orantılı
olduğu
gösterilmiştir,
CL
kısaldıkça
erken
doğum
riski
artmaktadır;
CL
60
mm
iken
erken
doğum
oranı
%0,2,
25
mm’de
%1,1’e,
15
mm’de
%4’e,
5
mm’de %78’e yükselmektedir.
7861
gebeyi
içeren
büyük
bir
çalışmada
midtrimesterde
CL
ölçümünün
35
haftadan
önce
doğumu
saptama
oranı
%34,
yanlış
pozitiflik
oranı
yalnızca
%5
olarak
bildirilmiştir.
58807
gebeyi
içeren
çok
merkezli
bir
çalışmada,
20
ile
24
+
6/7
hafta
gebeliklerde
transvajinal
ultrason
ile
ölçülen
CL
değerlerinin
dağılımı
yapılmış
ve
ortalama
değer
36
olarak
bulunmuştur.
Kadınların
%10’unda
CL
25
mm
veya
altında,
%5’inde
20
mm
veya
altında,
%1’inde
ise
15
mm
veya
altında
saptanmıştır.
Bu
cut-off
değerlerine
göre,
32
haftadan
önce
spontan
erken
doğum
için
saptama
oranları
sırasıyla
%35,
%48
ve
%55’tir.
Ayrıca
CL
15
mm
olan
olgular,
34
haftadan
önceki
doğumların
%25,8’ini,
CL
16-25
mm
olan
olgular
ise
34
haftadan
önceki
erken
doğumların
%20,4’ünü oluşturmaktadır.
İkiz gebelikler
İkiz
gebeliklerde
erken
doğum
oranı
%10,
buna
karşılık
tekil
gebeliklerde
%1-2’dir.
İkiz
gebeliklerde
de
erken
doğum
oranı
CL
ile
ters
orantılıdır,
CL
10
mm
iken
erken
doğum
oranı
%66,
20
mm
iken
%24,
25
mm
iken
%12
ve
40
mm
iken
%1’in
altındadır.
Ortalama
CL
35
mm’dir
ve
kadınların
yaklaşık
%16’sında
CL
25
mm
veya
altında,
%8’inde
20
mm
veya
altında,
%5’inde
ise
15
mm
ve
altındadır.
Bu
cut-off
değerleri
kullanıldığında,
spontan
erken
doğum
için
saptama
oranları
sırasıyla
%67,
%49
ve
%35’tir.
Gebeliğin
ikinci
trimesterinde
tek
bir
CL
ölçümü
spontan
preterm
doğumun
öngörüsü
için
duyarlı
bir
belirteçtir
ve
riskin
bireyselleştirilerek
yönetilmesini mümkün kılar.
Kısa serviks uzunluğu için üniversel tarama
Spontan
erken
doğum
öyküsü
olmayan
ancak
24
hafta
ve
öncesinde
kısa
serviks
saptanan
gebeliklerde
vajinal
progesteron
kullanımının
önerilmesi,
18-24
haftada
üniversel
olarak
CL
ölçümü
yapılması
sorusunu
gündeme
getirmiştir.
Yanıt
karmaşıktır
ve
üç
sorun
taşımaktadır:
İlk
olarak,
genel
popülasyonda
24
haftadan
önce
10-20
mm
arası
ölçülen
kısa
serviksin
düşük
prevalansı
göz
önüne
alındığında,
bir
erken
doğumu

TJOD
İstanbul
Şubesi
önlemek
için
400
ila
588
arası
gebenin
taranması
gerekmektedir.
İkinci
olarak,
böyle
bir
tarama
politikasının
yaygınlaştırılması,
transvajinal
ultrasonda
CL
ölçümü
için
kalite
standartlarının
geliştirilmesini
gerektirir.
Üçüncü
olarak,
yönetim
kriterlerinin
esnetilmesiyle
18-24
hafta
dışında
tekrarlayan
ultrason
ölçümleri,
sınır
değerlerin
dışındaki
CL
ölçümlerinde
tedavi
verilmesi,
kısa
CL
durumunda
kanıtlanmamış
müdahalelerin
uygulanması
ve
böylece
intramüsküler
17P
enjeksiyonu
ile
olası
arzu
edilmeyen
sonuçların
görülmesi
gibi
durumların gelişme riski bulunmaktadır.
Gerçekte,
transvajinal
ultrason
ile
CL
ölçümü
erken
doğumun
önlenmesinde
etkin
bir
tarama
testidir
ve
CL,
etkin
bir
tarama
testi
için
gereken
tüm
kriterleri
karşılamaktadır.
Tüm
uluslararası
dernekler
açıkça
rutin
CL
taramasını
önermese
de
hepsi
böyle
bir
taramayı
makul
bulmaktdır.
ACOG
ve
SMFM
bu
tarama
stratejisinin
düşünülebileceğini
söylemektedir.
FIGO
ise,
tüm
gebelerin
midtrimesterde
transvajinal
ultrasonografik
CL
ölçümü
ile
üniversel
olarak
taranmasının
güvenli
olduğunu
ve
böylece
kısa
serviks
saptanan
hastalarda
erken
doğum olasılığını azaltmak için yapılacak bir müdahale olduğunu belirtmektedir.
CL
ölçümü
obstetrik
sonografi
ile
uğraşanlar
için
zaten
bilinen
bir
tekniktir,
ultrason
rutin
olarak
tüm
gelişmiş
ülkelerde
maternal
polikliniklerde
mevcut
bir
araçtır
ve
çalışmalarda
transvajinal
ultrasonun
maliyet-etkin
ve
tüm
gebeler
için
kabul
edilebilir
olduğu
gösterilmiştir.
Biz
de
tüm
ülkelerde
servikal
uzunluk
programlarının
vakit
kaybetmeden yerleştirilmesi konusuna katılıyoruz.
Kısa serviks saptanan hastalarda progesteron verilmesinin nedeni
Progesteronun
miyometriyum,
koryoamniyotik
membranlar
ve
uterin
serviks
üzerinde
biyolojik
etkileri
vardır.
Progesteronun
çekilmesi
veya
progesteron
aktivitesinde
azalma,
servikal
olgunlaşmanın
kontrol
mekanizmasında anahtar rolü taşımaktadır.
Midtrimesterde
ve
termde
antiprogestin
ajanlar
servikal
olgunlaşmayı
indükler,
bununla
birlikte
her
zaman
miyometriyal
aktivitede
değişiklik
olması
gerekmez;
bu
ajanlara
yanıt
ilerleyen
gebelik
haftasıyla
artar.
Ancak,
progesteron
etkisinin
bloke
olmasının
hangi
mekanizmayla
servikal
değişikleri
indüklediği
tam
bilinmemektedir.
Progesteron
etkisinde
bir
azalma
büyük
olasılıkla
inflamasyon
mediyatörlerini
indükleyerek
servikal
değişiklikleri başlatmaktadır.
Yanıtlanmamış
diğer
bir
soru
da,
dolaşımında
zaten
yüksek
konsantrasyonda
progesteron
olan
gebe
kadınlara
progesteron
desteği
verilmesinin
neden
terapötik
bir
etki
yarattığıdır.
Aslında,
gebelerde
dolaşımdaki
progesteron
konsantrasyonunun,
progesteron
reseptörlerini
satüre
etmek
için
gerekenden
fazlası
olduğu
düşünülmektedir.
Ancak,
bu
biyokimyasal
çıkarımlar,
progesteronun
nükleer
reseptörlerinden
bağımsız
etki
mekanizmaları
olduğunun
anlaşılmasından
önce
geliştirilmiştir.
İnsanlarda
spontan
partürisyon
zamanında
progesteron
konsantrasyonlarındaki
değişimlerin
lokal
olarak
gerçekleşiyor
olması
ve
sistemik
dolaşımda
bunun etkisinin görülmüyor olması da mümkündür.
2003-2020
yılları
arasında,
erken
doğumun
önlenmesinde
progestogenlerin
(vajinal
progesteron
ve
17-alfa-
hidroksiprogesteron
kaproat
(17-OHP-C))
etkisini
karşılaştıran
çok
sayıda
randomize
kontrollü
çalışma
yayınlanmıştır.
Bunlar
farklı
yollardan
(oral,
vajinal
ve
intramüsküler)
uygulanabilir,
ancak
en
iyi
yaklaşım
vajinal
yoldan
uygulanması
olacaktır.
Bunun
sebebi,
ilk
olarak
uterusta
daha
yüksek
konsantrasyonlara
ulaşılabilmesi,
ikinci
olarak
“ilk
uterin
geçiş
etkisi”
ve
üçüncü
olarak
da
oral
yol
tercih
edildiğinde
görülen
kusma, baş ağrısı, uyku hali gibi istenmeyen yan etkilerin görülmemesidir.
Vajinal
progesteron
ile
17-OHP-C’ın
etkisi
aynı
değildir.
Vajinal
progesteron,
erken
doğum
öyküsü
olan
ve
25
mm
veya
altında
kısa
serviksi
olan
hastalarda
endikedir.
17-OHP-C
ise,
midtrimesterde
kısa
serviks
izlenen
gebelerde
etkili
değildir.
Ek
olarak,
yakın
tarihli
bir
randomize
kontrollü
çalışmada
erken
doğum
öyküsü
olan
hastalarda
da
etkili
bulunmamıştır.
Bu
nedenle,
FDA
danşma
komitesi,
17-OHP-C’ın
piyasadan
çekilmesini
önermiştir.


TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Kısa serviks izlenen asemptomatik tekil gebelerde progesteron kullanımı
Randomize
kontrollü
çalışma
ve
metaanalizlerden
elde
edilen
sonuçların
progesteron
kullanımının
spontan
erken
doğum
oranını
azalttığını
göstermesi,
bu
gebelik
komplikasyonu
için
toplum
tabanlı
tarama
yapılmasının
mantığını oluşturmuştur.
Çok
kısa
(15
mm
veya
altı)
serviksi
olan
gebelerin
dahil
edildiği
bir
Avrupa
çalışmasında,
günlük
200
mg
mikronize
vajinal
progesteron
ile
tedavi
edilen
hastalarda,
plasebo
verilenlere
kıyasla
erken
doğum
riskinin
daha
düşük
olduğu
gösterilmiştir.
Ayrıca,
mikronize
vajinal
progesteron
kullanımı,
istatistiksel
olarak
anlamlı
biçimde neonatal sepsis riskinde azalma ile ilişkili bulunmuştur.
Başka
bir
randomize
kontrollü
çalışmada
da,
19
hafta
ile
23+6/7
hafta
arası
gebeliği
olan
ve
serviks
uzunluğu
10-20
mm
olan
asemptomatik
hastalarda
günlük
90
mg
vajinal
progesteron
jel
kullanımının
33
hafta
öncesi
doğumları
%45
oranında
azalttığı
gösterilmiştir.
Vajinal
progesteron,
28
hafta
ve
35
hafta
öncesi
doğumları,
bunun
yanı
sıra
respiratuar
distres
sendromu,
tüm
neonatal
morbidite
veya
mortalite
durumlarını
ve
<1500
gr
doğum ağırlığı olan bebeklerin oranını da anlamlı biçimde azaltmıştır.
Bu
veriler
vajinal
progesteronun,
kısa
serviksi
olan
kadınlarda
bebeklerle
ilişkili
sonuçları
iyileştirdiğini
ispatlamaktadır.
Pek
çok
sistematik
derlemede,
midtrimester
ultrasonunda
kısa
serviks
saptanan
hastalarda,
vajinal
progesteronun
erken
doğum
ile
neonatal
morbidite
ve
mortaliteyi
azaltmada
etkin
ve
güvenilir
bir
yöntem
olduğu
gösterilmiştir.
25.
gebelik
haftasından
önce
CL
25
mm
ve
altında
olan
hastalarda
vajinal
progesteron
uygulaması
28
ve
35
haftadan
önce
erken
doğum,
respiratuar
distres
sendromu,
toplam
neonatal
morbidite
ve
mortalite,
yenidoğan
yoğun
bakım
ünitesine
yatış
ve
mekanik
ventilasyon
oranlarında
azalma
ile
ilişkilidir.
Bu
yararlı
etkiler,
erken
doğum
öyküsü
olan
ve
olmayan
tüm
tüm
tekil
gebeliklerde,
kısa
serviksin
derecesinden
bağımsız olarak (<10 mm, 10-20 mm veya 21-25 mm) görülmüştür.
Kısa serviks izlenen asemptomatik ikiz gebelerde progesteron kullanımı
Kısa
serviksi
olan
asemptomatik
gebelerde
geniş
randomize
kontrollü
çalışmalar
eksik
olsa
da
kısıtlı
sayıdaki
metaanalizde
umut
verici
sonuçlar
izlenmiştir.
Vajinal
progesteron
33
hafta
öncesi
erken
doğum
riskinde
anlamlı
azalma
ile
ilişkili
bulunmuştur.
Buna
ek
olarak,
neonatal
ölüm,
respiratuar
distres
sendromu,
toplam
neonatal morbidite ve mekanik ventilasyon ihtiyacı oranları da azalmıştır.
Daha
yakın
dönemde,
EVENTS
isminde
bir
randomize
kontrollü
çalışmanın
sonuçlarına
göre,
vajinal
progesteronun
CL
<30
mm
olan
hastalarda
32
hafta
önce
spontan
doğum
riskini
azaltabileceği,
ancak
CL
30
mm
olanlarda
bu
riski
artırabileceği
bildirilmiştir.
Bu
çalışmanın
sonuçları
ikiz
gebelerde
seçilim
yapmaksızın
vajinal
progesteron
kullanılmamasını,
ancak
kısa
CL
olanlarda
kullanılması
gerektiğini
doğrulamıştır.
Randomize kontrollü çalışmalar bu grup üzerine yoğunlaşmalıdır.
Kısa serviks uzunluğu olan hastalarda progesteron ve serklajın karşılaştırılması
Kısa
CL
saptandığında
erken
doğumu
önlemek
için
en
çok
kullanılan
klinik
yaklaşım
servikal
serklaj
olmuştur.
Serklaj
endikasyonları
literatürde
değişkendir,
ancak
şu
şekilde
özetlenebilir:
(a)
öykü
endikasyonu
serklaj:
kötü
obstetrik
anamnez
varlığında
(3
veya
daha
fazla
erken
doğum
ya
da
ikinci
trimester
kayıp);
(b)
ultrason
endikasyonlu
serklaj:
kısa
CL
olan
hastalar
için
ve
(c)
fizik
muayene
endikasyonlu
serklaj:
serviksin
manüel
muayenesinde servikal dilatasyon izlenmesi.


TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Bir
çalışmada,
midtrimesterde
CL
15
mm
veya
altında
olan
hastalarda
serklaj
ve
ekspektan
yaklaşımın
sonuçları
karşılaştırılmış,
iki
grup
arasında
33
hafta
öncesi
doğum
oranı
benzer
bulunmuş
ve
perinatal
veya
maternal morbidite ya da mortalite açısından anlamlı farklılık izlenmemiştir.
Başka
bir
çalışmada,
erken
doğum
öyküsü
ve
transvajinal
ultrasonda
CL
<25
mm
olan
hastalar
arasında,
serklaj
grubunda
35
hafta
öncesi
doğum
oranı
%23,
serklaj
yapılmayan
grupta
ise
%39
olarak
bulunmuştur.
32
hafta
öncesi
erken
doğum
oranları
da
anlamlı
biçimde
azalmıştır.
Bu
nedenle,
midtrimesterde
kısa
CL
izlenen
hastalarda serklaj endikasyonu, erken doğum öyküsü olanlarla sınırlandırılmalıdır.
Daha
yakın
tarihte,
2018’de
yayınlanmış
bir
metaanalizde
vajinal
progesteron
ve
serklaj,
(a)
tekil,
(b)
spontan
erken
doğum
öyküsü
olan
ve
(c)
sonografik
olarak
<25
mm
kısa
serviksi
olan
hastalarda
erken
doğumu
ve
olumsuz perinatal sonuçları önlemede eşit derecede etkili bulunmuştur.
Elimizdeki
tüm
sonuçlara
göre,
her
iki
tedavi
de
erken
doğumu
önlemede
ve
perinatal
sonuçları
iyileştirmede,
tekil,
erken
doğum
öyküsü
ve
midtrimesterde
kısa
serviksi
olan
gebelerde
eşit
derecede
etkindir.
Tedavi
seçimi,
olumsuz
yan
etkilere,
müdahalenin
maliyet-etkinliğine
ve
hekimin/hastanın
tercihine
göre
bireyselleştirilmelidir.
Sonuç
Kısa
serviks
varlığında
profilaktik
progesteron
uygulaması
erken
doğum
insidansını
azaltır.
Vajinal
progesteron
neonatal
morbiditede,
erken
doğum
sıklığında,
yenidoğan
yoğun
bakım
ünitesine
yatış
oranı
ve
süresinde
azalma
ile
ilişkilidir.
Klinik
olarak
uygulanan
doğal
progesteron
ile
konjenital
malformasyon
gelişimi
arasında
anlamlı bir ilişki bulunmamaktadır.
FIGO,
midtrimesterde
transvajinal
ultrason
ile
CL
ölçümünün
üniversel
olarak
tüm
gebelere
yapılmasını
ve
kısa
CL
ölçülenlere
profilaktik
progesteron
başlanmasını
önermektedir.
CL
ölçümü
halihazırda
tüm
obstetrik
sonografi
yapan
kadın
doğum
hekimleri
tarafından
bilinen
bir
uygulamadır.
Ultrason
tüm
gelişmiş
ülkelerin
maternal
polikliniklerinde
bulunduğu
ve
transvajinal
ultrason
tüm
gebeler
tarafından
kabul
edilebilir
olduğu
için,
üniversel CL ölçümü gelişmiş ülkelerde uygulanabilecek en doğru yaklaşımdır.
Erken
doğumun
önlenmesi
için
profilaktik
progesteron
uygulaması,
erken
doğum
öyküsü
olan
ve
midtrimester
taramada
25
mm
veya
altında
kısa
serviks
izlenen
gebelere
yapılmalıdır.
Erken
doğum
öyküsü
olan
ve
bu
gebelikte
kısa
serviks
(<25
mm)
izlenen
tekil
gebeliklerde
serklaj
ve
vajinal
progesteron
etkin
tedavilerdir.
Ancak
hangi
tedavinin
tercih
edileceği
hekimin/hastanın
tercihlerine
bağlıdır.
Son
olarak,
CL
25
mm
veya
altında
olan
ikiz
gebeliklerde
rutin
progesteron
kullanımı
desteklenmektedir.
Ancak
bu
kanıtın
doğrulanması
için ilave randomize kontrollü çalışmalara ihtiyaç vardır.


TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Öne çıkanlar:
•
Erken
evre
serviks
kanserinde
minimal
invaziv
cerrahi
(MİC),
açık
radikal
histerektomiye
kıyasla
sonuçları
tehlikeye atmamaktadır.
•
Bulgularımız,
erken
evre
serviks
kanserinde
açık
cerrahiyi
destekleyen
Servikal
Kansere
Laparoskopik
Yaklaşım (Laparoscopic Approach to Cervical Cancer/LACC) çalışmasının bulguları ile çelişmektedir.
•
Amerikan
Ulusal
Kanser
Ağı
(NCCN)
kılavuzu
LACC
çalışması
baz
alınarak
değiştirildiğinden,
kadınlar
MİC
ile gerçekleştirilen radikal histerektominin faydalarını kaçırabilir.
Giriş
Laparotomi
ile
gerçekleştirilen
radikal
histerektomi,
100
yıldan
fazla
zamandır
erken
evre
serviks
kanseri
için
standart
cerrahi
tedavi
yaklaşımı
olmuştur.
Nezhat
ve
ark,
laparoskopik
total
radikal
histerektomi
ile
ilgili
ilk
makaleyi
1992’de
yayınlamıştır.
O
zamandan
beri,
çok
sayıda
retrospektif
çalışma,
(ister
robotik,
ister
laparoskopik
olsun)
minimal
invaziv
cerrahinin
(MİC),
açık
cerrahiye
kıyasla,
benzer
onkolojik
sonuçlarla
ve
daha
iyi
peri-operatif
kazanımlarla
ilişkili
olduğunu
öne
sürmüştür.
Ramirez
ve
ark
tarafından
yapılan,
her
iki
cerrahi
yaklaşımı
karşılaştıran
ilk
ve
tek
randomize
kontrollü
çalışmanın
(RKÇ)
sonuçları
2018’de
yayınlanmıştır.
Buna
göre,
servikal
kanserde
laparoskopik
yaklaşım
(LACC)
çalışmasının
sonuçları,
MİC’in
açık
cerrahiden
daha
olumsuz
sonuçlarla
birlikteliğini,
daha
kötü
üç
yıllık
hastalıksız
sağkalım
ve
genel
sağkalım
(GS)
sonuçları
ile
ilişkisini
ortaya
koydu.
LACC
çalışmasından
elde
edilen
ikincil
sonuçlara
ilişkin
sonraki
raporlar,
peri-operatif
komplikasyonların
yanı
sıra
yaşam
kalitesinin
de
MİC
kolunda
daha
iyi
olmadığını
kaydetti.
Bu
makale
yayınlandıktan
sonra,
retrospektif
tasarımlı
tek
veya
çok
merkezli
birçok
çalışma,
benzer
ilerlemesiz
sağkalım
(İS)
sonuçları
bildirmiştir
ve
bunlardan
bazılarının
sonuçları,
GS
açısından
da
benzerdir.
Bununla
birlikte,
diğer
başka
retrospektif
çalışmalardan
elde
edilen
bulgular,
MİC’te
açık
cerrahiye
kıyasla
artmış
risk
taşıyan
onkolojik
sonuçlar
göstermemiştir.
LACC
çalışmasının
sonuçları,
bir
muhalefetle
karşılansa
da,
Amerikan
Ulusal
Kanser
Ağı
(NCCN)
ve
diğer
birçok
bilimsel
organizasyon,
radikal
histerektomi
için
tercih
edilen
ve
standart
yaklaşımın
açık
cerrahi
olması
gerektiğini
belirterek,
çalışmanın
bulgularına
uygun
olarak
kılavuzlarını
değiştirmiştir.
LACC
çalışmasının
bulgularından
bağımsız
olarak,
MİC'in
rolüyle
ilgili
olarak
hala
cevaplanmamış
birçok
soru
vardır.
Bu
çalışma,
ABD
ve
Kanada'daki
bir
grup
MİC
konusunda
deneyimli
jinekolojik
onkolog
tarafından
gerçekleştirilmiş
olup,
erken
evre
serviks
kanserinde
MİC
ve açık radikal histerektominin onkolojik sonuçlarını değerlendirmektedir.
Metod
Mevcut
çalışma;
Ocak
2007–
Aralık
2016
arasında
FIGO
(2009)
evre
IA1’den
(lenfovasküler
alan
invazyonu
(LVAI)
olan
hastalar)
evre
IB1’e
servikal
karsinomu
olan
hastaları
kapsayan,
ABD
ve
Kanada’daki
15
ayrı
merkezce
yürütülmüş
retrospektif
bir
kohort
çalışmasıdır.
Çalışmada
yer
alan
tüm
cerrahlar,
jinekolojik
malignite
tanısı
almış
hastaların
yönetiminde,
ister
robotik
ister
laparoskopik
olsun,
MİC
yaklaşımında
deneyime
sahip,
tecrübeli
jinekolojik
onkologlardan
oluşmakta
idi.
Histopatolojik
olarak;
skuamöz
hücreli
karsinom,
adenokarsinom
ve
adenoskuamöz
karsinom
çalışmaya
dahil
edilirken,
nöroendokrin
tümörler
ve
gastrik
tip
adenokarsinomlar
elendi.
Tüm
hastalara
ilk
tedavi
olarak,
radikal
histerektomi
uygulandı.
Her
ne
sebeple
olursa
olsun,
cerrahi
öncesi
radyoterapi
ve/veya
kemoterapi
alan
hastalar
ile
fertilite
koruyucu
cerrahi


TJOD
ist
Bülteni
Memory ÇalIşmasI: Erken Evre Servİks Kanserİ Tedavİsİnde Mİnİmal
İnvazİv Cerrahİ İle AçIk Cerrahİnİn KarşIlaştIrIldIğI Çok Merkezlİ
ÇalIşma: SağkalIm SonuçlarI
The MEMORY Study: MulticentEr study of Minimally invasive surgery versus Open Radical Hysterectomy in the
Management of Early-stage Cervical Cancer: Survival Outcomes

Özetleyen: Dr. Yağmur MİNARECİ
Link: https://pubmed.ncbi.nlm.nih.gov/35879128

TJOD
İstanbul
Şubesi
uygulanan
hastalar
çalışma
dışı
bırakıldı.
MİC
grubunda
yer
alıp,
açık
cerrahiye
dönülmek
durumunda
kalınan
vakalar,
MİC
grubunda
değerlendirildi.
İntra-operatif
komplikasyonlar
ameliyat
esnasında
olanlar
ve
ameliyat
sonrası
komplikasyonlar
ise
ameliyattan
≤30
gün
sonra
bildirilenler
idi.
Tümör
boyutu,
radikal
histerektomi
piyesinde
patolog
tarafından
mikroskopik
veya
makroskopik
olarak
ölçülen
servikal
lezyonun
en
büyük
çapı
olarak
tanımlandı.
İlerlemesiz
sağkalım
(İS),
ameliyat
tarihinden
hastalığın
ilk
klinik
ilerleme
bulgusuna
veya
ölüme
kadar
(hangisi
önce
olursa)
geçen
süre
olarak
tanımlandı.
Genel
sağkalım
(GS),
ameliyat
tarihinden
itibaren
herhangi
bir
nedenden
ölüme
veya
son
takip
tarihine
kadar
geçen
süre
olarak
tanımlandı.
Medyan
sağkalım
ve
sağkalım
oranı
Kaplan-Meyer
yöntemi
kullanılarak
elde
edildi.
Analizlerde,
p
değeri
<0.05
anlamlı
olarak kabul edildi.
Sonuç
15
katılımcı
merkezden
toplanan
1093
hastanın,
715'i
(%65)
MİC
ve
378'i
(%35)
açık
cerrahi
yaklaşımı
ile
tedavi
edildi.
MİC
grubundaki
hastalarının
558'ine
(%78)
robotik
cerrahi
yapılırken,
157’sine
(%22)
laparoskopik
cerrahi
uygulandı.
MİC'den
açık
cerrahiye
geçiş
16
hastada
(%2,2)
gerçekleşti.
Tümör
boyutu,
histerektomi
piyesinde
rezidü
tümör
varlığı,
FIGO
evresi,
lenf
nodu
pozitifliği,
LVAI
varlığı
ve
adjuvan
tedavi
kullanımı
açısından
gruplar
arasında
bir
eşitsizlik
vardı
(Tablo
1).
Ortanca
tahmini
kan
kaybı,
açık
cerrahi
grubunda
300
mL
(değer
aralığı,
50-3000
mL)
iken,
MİC
grubunda
100
mL
(değer
aralığı,
0-2500
mL)
olarak
saptandı
(P
<
0,001).
Ortanca
hastanede
kalış
süresi;
MİC
grubunda
bir
gün
(değer
aralığı,
0-29
gün)
ve
açık
cerrahi
grubunda
dört
gün
(değer
aralığı,
1-17
gün)
idi
(P
<
0,001).
Ortanca
ameliyat
süreleri,
MİC
grubunda
222
dakika
(değer
aralığı,
65-562
dakika)
ve
açık
cerrahi
grubunda
205
dakika
(değer
aralığı,
69-381
dakika)
idi
(P
=
0.05).
Genel
komplikasyon
oranları
(ameliyat
esnasında,
ameliyat
sonrası
veya
her
ikisi)
benzerdi
(P
=
0.39).
1093
hastanın
18'inin
dosyasındaki
eksik
veri
nedeniyle,
İS
analizleri
için
1075
hasta
değerlendirmeye
alındı
(Tablo
2).
120
hastada
hastalık
ilerlemesi
söz
konusu
oldu,
ayrıca
14
hasta,
hastalığın
ilerlemesinden
önce
kaybedildi.
941
İS’li
hasta
için
ortanca
takip
süresi
42,8
aydı
(değer
aralığı,
0–149,5
ay).
Şekil
1,
MİC
ve
açık
cerrahi
grupları
arasındaki
İS
için
Kaplan-Meyer
analizini
göstermektedir.
MİC
grubu
için
3
yıllık
İS
oranı
%89
(%95
GA:
%84,9-92)
iken,
açık
cerrahi
için
bu
oran
%87,9
(%95
GA:
%84,9-90,4)
olmuştur
(HR,
0,92;
%95
GA:
0,66-1,27;
P
=
0.6).
Çok
değişkenli
analizde,
cerrahi
yaklaşım
İS
ile
ilişkili
değildi
(HR,
0.70;
%95
GA:
0.47–1.03;
P
=
0.07).
FIGO
evresi
(IA/IB),
sınır
pozitifliği
ve
tümör
boyutu
bağımsız
olarak
İS
ile
ilişkiliydi.
1093
hastanın
19'inin
dosyasındaki
eksik
veri
nedeniyle,
GS
analizleri
için
1074
hasta
değerlendirmeye
alındı
(Tablo
3).
Bu
1074
hastadan
62’si
kaybedildi.
Hayatta
olan
1012
hasta
için
ortanca
takip
süresi
43.1
ay
(değer
aralığı:
0-149.5
ay)
idi.
Şekil
2,
MİC
ve
açık
cerrahi
grupları
arasındaki
GS
için
Kaplan-Meyer
analizini
göstermektedir.
MİC
grubunda
üç
yıllık
GS
oranı
%95.8
(%95
GA:
%93,6-97,2)
iken,
açık
cerrahi
grubunda
%96.6
(%95GA:
%93,8-98,2)
olarak
saptandı
(HR,
1.05;
95%
CI:
0.66–1.67;
P
=
0.8).
Çok
değişkenli
analizde
cerrahi
yaklaşım
GS
ile
ilişkili
bulunmadı
(HR,
0,81;
%95
GA:
0,43–1,52;
P
=
0,5).
Cerrahi
sınır
pozitifliği
ve
tümör
boyutu
bağımsız olarak GS ile ilişkiliydi.
Tartışma
Bulgularımız,
evre
IA1
ila
IB1
servikal
karsinomu
olan
hastaların
tedavisinde,
MİC
ve
açık
cerrahi
ile
yapılan
radikal
histerektomi
karşılaştırıldığında;
MİC
yaklaşımının
olumsuz
onkolojik
sonuçlarla
ilişkili
görünmediğini
saptamış
ve
her
iki
yaklaşımda
da
benzer
İS
ve
GS
süreleri
gösterilmiştir.
MİC
grubundaki
ortanca
takip
süresi
de
açık
cerrahi
grubundan
daha
kısaydı
(sırasıyla
38.5
aya
karşılık
54.98
ay).
Son
yıllarda
daha
fazla
hasta
MİC
yaklaşımı
seçtiğinden,
bu
bulgu
kısmen
retrospektif
bir
çalışmanın
doğal
doğası
ile
ilgilidir.
Ayrıca,
takip
sürelerinin
aralığı
bu
iki
grup
arasında
benzerdir
(sırasıyla
0,03-149
ve
0,03-145
ay).
1992'de
bildirilen
ilk
laparoskopik
radikal
histerektominin
başarısından
ve
benzer
onkolojik
sonuçlarla,
iyileştirilmiş
peri-operatif
sonuçların
örtüştüğünü
doğrulayan
çok
sayıda
ardışık
retrospektif
serilerden
sonra,
MİC
ile
gerçekleştirilen
radikal
histerektomiye
duyulan
ilgi,
endometriyal
kanserli
hastalardaki
daha
iyi
perioperatif
sonuçlar
ile
artmış
yaşam
kalitesi
ve
açık
cerrahi
ile
eş
değerdeki
onkolojik
sonuçları
gösteren
RKÇ'ler
tarafından
daha
da
güçlendi.
Bu
olumlu
bulgular
göz
önüne
alındığında,
MİC
ile
yapılan
radikal
histerektomi,
birçok
kılavuz
tarafından uygulanabilir bir yaklaşım olarak kabul edildi.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Öte
yandan,
LACC
çalışmasının
2018’de
yayınlanmış
bulguları,
açık
cerrahi
yaklaşımla
karşılaştırıldığında,
MİC’in
İS
açısından
daha
olumlu
sonuçları
olmadığı,
daha
düşük
yan
etkilerle
sonuçlanmadığı
ve
yaşam
kalitesini
iyileştirmediğini
göstermiştir.
Bununla
birlikte,
%95
güven
aralığı
önceden
belirlenmiş
eş
değerlilik
sınırlarını
içerdiğinden,
bu
sonuçlar
yetersiz
olarak
değerlendirilebilir.
Ayrıca,
ikincil
son
nokta
analizleri,
MİC
yaklaşımının
daha
yüksek
lokal
başarısızlık
(nüks)
oranları
ve
düşük
GS
ile
ilişkili
olabileceğini
öne
sürdü.
Sonuç
olarak,
NCCN
ve
birçok
bilimsel
organizasyon,
radikal
histerektomi
için
tercih
edilen
ve
standart
yaklaşımın
laparotomi
olması
gerektiğini
yansıtacak
şekilde
kılavuzlarını
değiştirdi.
Bununla
birlikte,
LACC
çalışmasının
bulguları
hakkında
mantıklı
tartışmalar
vardır.
Bunlardan
biri,
LACC
çalışmasının
açık
kolu,
böyle
bir
kohort
için
şimdiye
kadar
bildirilen
en
iyi
sonuçlara
sahipti.
Muhtemelen
buna
en
büyük
potansiyel
katkıda
bulunan
faktör,
MİC
yaklaşımı
uygulanan
kadınlarda
temel
onkolojik
tümör
muhafazası
ve
parçalanmama
ilkesine
uyulmamasıydı.
Ayrıca,
LACC
çalışması,
tasarım
olarak
gerçekten
etkili
bir
çalışma
olsa
da,
bu
sonuçların
her
cerraha
ve
herhangi
bir
serviks
kanseri
evresine
sahip
tüm
hastalara
uygulanmasında
dış
faktörler
dikkatle
düşünülmelidir.
LACC
çalışmasının
açık
cerrahi
kolundaki
4,5
yıllık
İS
oranı
%96,5
iken,
MİC
kolunda %86 idi.
Açık
koldaki
bu
sonuç,
çalışma
tasarımı
sırasında
önceden
belirlenen
%90'lık
beklenen
sonuçtan
çok
daha
yüksekti.
LACC
çalışmasının
açık
cerrahi
kolunun
neden
beklenenden
çok
daha
iyi
performans
gösterdiği
açık
değildir.
LACC
çalışmasından
bu
yana
yayınlanan,
hem
destekleyici
hem
de
destekleyici
olmayan
birçok
retrospektif
çalışmanın
neredeyse
tamamı,
4,5-5
yıllık
İS
veya
hastalıksız
sağkalım
oranlarını
yaklaşık
%90
olarak
bildirmiştir.
Bizim
çalışmamızda,
açık
cerrahi
grubu
için
üç
yıllık
İS
oranı,
bahsi
geçen
diğer
çalışmalarla
uyuşacak
şekilde,
%89'du.
Literatürde,
LACC
çalışmasının
bulgularına
benzer
bulgulara
sahip
ve
genellikle
“doğrulayıcı”
olarak
kabul
edilen,
birçok
retrospektif
yayın
vardır.
Bununla
birlikte,
LACC
çalışması
bulgularını
doğrulamayan
geniş
popülasyona
dayalı
çalışmalar
da
mevcuttur.
Hollanda’da
radikal
histerektomi
geçiren
tüm
serviks
kanserli
hastaları
kapsayan
Hollanda
Kanser
Merkezi'nin
bir
analizi,
açık
cerrahiye
kıyasla
MİC
ile
daha
kötü
sonuçlar
olduğunu
göstermemiştir.
Çalışmanın
açık
cerrahi
kolu
için
beş
yıllık
İS
oranı
%89
iken,
MİC
kolu
için
%90'dı.
Benzer
şekilde,
İsveç
Jinekolojik
Kanser
Merkezinin
bir
analizi
de;
MİC
ve
açık
cerrahi
için
benzer
onkolojik
sonuçlar
kaydetti
ve
açık
cerrahi
grubunda
beş
yıllık
hastalıksız
sağkalım
oranı
sadece
%85
idi.
Birden
fazla
büyük
merkez
ve
deneyimli
cerrahlar
tarafından
gerçekleştirilen
çalışmamız,
Hollanda
ve
İsveç
verileri
ile
de
uyumlu
idi.
LACC
çalışmasının
sonuçları
için,
istatistiksel
bir
olasılık
hatası
söz
konusu
değilse,
geriye
en
olası
açıklamalardan
biri,
MİC
yaklaşımla
radikal
histerektomi
gerçekleştiren
birçok
cerrahın,
temel
cerrahi
onkolojik
ilke
olan
tümörün
muhafazası
ve
parçalanmaması
hususunun
önemini
gözden
kaçırmış
olabileceğidir.
İntraperitoneal
maruziyetten
kaçınarak
tümör
muhafazasının
önemi
birçok
yazar
tarafından
bildirilmiştir.
Bu, açık cerrahi yaklaşımda vajinanın kolpotomiden önce klemplendiği düşünüldüğünde anlamlıdır.
Çalışmanın
güçlü
yönlerinden
biri,
birden
fazla
merkezde
görülen
tüm
hastaları
kapsamasıdır.
Bu
çalışma,
seçim
ve
bilgi
tespitinin
potansiyel
önyargıları
ile
ilişkili
olan
retrospektif
doğasıyla
sınırlıdır.
Ancak
bu
durum,
yüksek
etki
faktörlü
dergilerde
LACC
çalışmasının
bulgularını
doğrulayan
birçok
retrospektif
çalışma
için
de
geçerlidir.
Çalışmamızın
bir
sınırlaması
da,
olguların
büyük
çoğunluğu
manipülatör
kullanılarak
ve
intrakorporeal
kolpotomi
ile
yapıldığından,
manipülatör
kullanımı
veya
kolpotomi
yöntemi
hakkında
yorum
yapılamıyor olmasıdır. Ayrıca kaç vakaya cerrahi öncesinde konizasyon yapıldığı hakkında da bilgimiz yoktur.
Özetle,
deneyimli
jinekolojik
onkologlar
tarafından
MİC
yaklaşımla
radikal
histerektomi
geçirmiş
hastalarda,
daha
kötü
onkolojik
sonuçlara
rastlamadık.
Bununla
birlikte,
retrospektif
bir
analiz
sonuçlarının,
prospektif
bir
RKÇ'nin
sonuçlarından
üstün
olmadığını
kabul
ediyoruz.
Ancak,
‘gerçek
dünyadaki’
çalışmamızın
ve
bulgularımızın,
diğer
çalışmaların
sonuçlarıyla
birlikte,
LACC
çalışmasının
bulguları
hakkında
bazı
şüpheler
uyandırdığını ve cerrahlar arası sonuçlardaki değişkenliği vurguladığını düşünüyoruz.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Tablo 1: Temel klinik ve patolojik özellikler ile peri-operatif sonuçlar



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Tablo 2: İlerlemesiz Sağkalım’ın univaryant ve multivaryant analizi
Tablo 3: Genel Sağkalım’ın univaryant ve multivaryant analizi



TJOD
ist
Bülteni