TJOD
İstanbul
Şubesi



Değerli Meslektaşlarım,
TJOD
İstanbul
olarak,
15
Mayıs
Pazar
günü
‘Endometrioziste
2022
Yılında
Neredeyiz’
başlıklı
toplantımız
ile
yüz
yüze
toplantılarımıza
başladık
ve
5
Haziran
Pazar
günü
‘Gebelik
Öncesi
ve
Gebelikte
Hangi
Testleri
Yapalım?
Güncel
Durum
Nedir?’
başlıklı
toplantımız
ile
devam
ettik.
Bu
toplantıların
programlarına
ve
sunumlarına
https://www.tjodistanbul.org
adresimizden
ulaşabilirsiniz.
19
Haziran
2022
tarihinde
ise
uzun
zamandır
ara
vermiş
olduğumuz
kurslarımıza
‘Histeroskopide
Güncel
Bilgiler’
başlıklı
kurs
ile
başladık.
Yüz
yüze
toplantılarımız
oldukça
ilgi
gördü,
hepimiz
birbirimizi
yüz
yüze
görmeyi
çok
özlemişiz.
Toplantılarımız
ve
kurs
programlarımıza
devam
edeceğiz.
TJOD
İstanbul
Bülteni’nin
bu
sayısında
Dr.
Harika
Yumru
Çeliksoy
emektar
ve
kıdemli
Kadın
Doğum
uzmanlarımızdan
Dr.
Erdinç
Köksal
ile
bir
söyleşi
gerçekleştirdi.
Keyifle
okuyacağınıza
inanıyorum.
Dr.
Erdinç
Köksal’a
röportajı
kabul
ettiği
için
ve
Dr.
Harika
Yumru Çeliksoy’a bu güzel röportajı yaptığı için teşekkür ederim.
Bu
sayımızda
Dr.
Tuğba
Saraç
Sivrikoz
Doppler
umbilikal
arter
Doppler’inde
patolojik
bulguları
olan
erken
başlangıçlı
intrauterin
gelişme
geriliğinde
yenidoğan
sonuçları
ile
ilgili
bir
makale
özetledi.
Dr.
Serdar
Aydın,
midüretral
slingler
ve
ağrı
ile
ilgili
Dr.
Alex
Digesu’nun
İnternational
Urogynecology
Journal’da
yayınlanan
oldukça
ilginç
bir
yazısını
özetledi.
Dr.
Engin
Çelik
jinekolojik
kanserlerde
güncel
ve
gelecekteki
durumları
özetledi.
Dr.
Fatih
Aktöz
ise
ESHRE
2022
Endometriozis
Kılavuzu’ndaki
değişiklikleri
özetledi.
Dr.
Engin
Türkgeldi ise over stimülasyonu ve meme kanseri ilişkisi ile ilgili bir makale özetledi.
TJOD
İstanbul
Bülteni’nin
bu
sayısına
katkıda
bulunan
(soyadı
sırasına
göre)
Dr.
Fatih
Aktöz,
Dr.
Serdar
Aydın,
Dr.
Engin
Çelik,
Dr.
Tuğba
Saraç
Sivrikoz,
Dr.
Engin
Türkgeldi
ve
Dr.
Harika
Yumru
Çeliksoy’a
teşekkür ederim.
Bültenimiz
ile
ilgili
görüş
ve
önerilerinizi
bana
(
fgungor@yahoo.com
)
veya
TJOD
İstanbul
mail
adresine
iletebilirsiniz.
Keyifli bir yaz geçirmenizi dilerim.
Saygılarımla,
Dr. Funda Güngör UĞURLUCAN
TJOD
ist
Bülteni




Haziran 2022

TJOD
İstanbul
Şubesi
Youtube Kanalımıza abone olabilirsiniz.
Webinarların tekrarını izleyebilirsiniz.


TJOD
ist
Bülteni

Bu Sayımıza Katkılarından Dolayı Teşekkürler
Soyadı Sırasıyla
Dr. Fatih AKTOZ
Dr. Serdar AYDIN
Dr. Engin ÇELİK
Dr. Harika Yumru ÇELİKSOY
Dr. Tuğba Saraç SİVRİKOZ
Dr. Engin TÜRKGELDİ

TJOD
İstanbul
Şubesi



TJOD
ist
Bülteni
DR ERDİNÇ KÖKSAL
Söyleşi: Dr. Harika Yumru Çeliksoy
Bize kendinizi, eğitim ve çalışma hayatınızı anlatır mısınız?
Öncelikle,
ülkemizin
çok
değerli
bir
kurumu
olan
Türk
Jinekoloji
ve
Obstetrik
Derneği
Bülteni’nin
benimle
röportaj
talebini
teşekkürle
karşılıyorum.
Çünkü
ben
jinekoloji
dalında bir hoca değil, sıradan bir Kadın Hastalıkları ve Doğum Uzmanıyım.
1933’te
Ankara’da
doğdum.
İlk,
orta
ve
lise
tahsilimi
orada
yaptım.
Babam
Ankara
Hukuk
Fakültesi
Genel
Sekreteri
idi
ve
hukukçu
olmamı
istiyordu.
Ve
oraya
kaydetti.
Ama
benim
gönlümde
yatan
şey
doktor
olmaktı.
7
yaşındayken
dut
ağacından
düşmüş,
Ankara
Numune
Hastanesi’nde
yattığım
üç
gün
üç
gece
zarfında,
beyaz
gömlekli
amcaların
erişilmez,
saygın
kişiler
olduğunu
görmüş,
ilerde
ben
de
onlar
gibi
doktor
olmak
istemiştim.
Nitekim
isteğimi
babama
söyledim,
anlayışla
kabul
etti;
Ankara
Tıp
Fakültesine
başvuran
1500
kişiden
imtihanı
kazanan
150
kişi
arasında
ben
de
vardım.
Fakülteyi
1958’de
bitirirken
ünlü
Dahiliye
Hocamız
Prof.
İrfan
Titiz’den
asistanlık
teklifi
aldım.
Ama
yeterli
kadro
olmadığı
için
fahri
asistan
olarak
ve
hiç
maaş
alamadan
dört
yıl
çalışacaktım.
Bunu
göze
alamadım
ve
Sağlık
Bakanlığı’nın
açtığı
imtihanları
bekledim
ve
1965’te
Kadın
–
Doğum
imtihanını
kazanarak
Adana
Eğitim
ve
Araştırma
Hastanesi’nde
ihtisasa
başladım.
Anadolu
hastanelerinde
ihtisas
yapmak
büyük
şanstır.
Gerçi
oralarda
teorik
ve
akademik
çalışmalar
pek
görülmez
ama
vaka
çoktur,
ameliyat
çoktur,
pratik
olarak
daha
iyi
yetişme
şansı
vardır.
Nitekim
ben
2
yıl
sonunda
Şişli
Etfal
Hastanesi’ne
histerektomi
ve
sezaryen
operasyonu
yapmış
olarak
geldiğimde,
oradaki
arkadaşların
kistektomi
için
sıra
beklediğini
gördüm.
Ayrıca,
o
yıllarda
Nüfus
Planlaması
faaliyetini
ilk
başlatan
ekibin
içinde
bulunmak
da
beni
mutlu ediyor.
1969
yılında
‘İnfertilite’
tezimle
ihtisas
imtihanını
vererek
Zonguldak
EKİ
Hastanesinde
göreve
başladım.
Daha
sonra
yeni
açılan
SSK
Hastanesinde
Kadın-Doğum
Uzmanı
ve
Yönetici
olarak
çalıştıktan
sonra
1979’da
Tam-
Gün
yasasının
çıkmasıyla
istifa
ederek
ayrıldım
ve
serbest
olarak
çalışmaya
başladım.
Çocuklarımın
üniversiteye
başlamasıyla
İstanbul’a
tekrar
geldim,
Pendik’te
yıllarca
serbest
çalıştıktan
sonra
2002
yılında
Kadıköy
Belediyesi
Sağlık
Polikliniğinde
göreve
başladım.
Öğleden
evvel
poliklinik
yapıyor,
öğleden
sonraları
da
çevre
mahallelerde,
okullarda,
Sivil
Toplum
Kuruluşlarında,
hatta
camilerde
bile
başta
aile
planlaması,
cinsel sağlık ve sigara konuları olmak üzere söyleşilerde bulunuyordum.
2012’den
beri
de
İstanbul
Tabip
Odasında
ve
Türk
Tabipleri
Birliği
Emekli
Hekimler
Kolunda,
meslektaşlarımızın
sorunlarına
çareler
aramaya
çalışıyorum.
Bu
arada,
genç
meslektaşlarımızın
deontolojik
açıdan
bizleri
üzen
davranışlarını
görüyor,
üzülüyoruz.
Bu
konuya
bir
katkı
olarak
“Fidanlarla
Çınarlar
Elele”
projesi
başlattık;
imkan
buldukça
emekli
hekimler
olarak
ülkemizin
her
tarafında,
Tabip
Odalarının
öncülüğünde
Tıp
Talebeleri
ile
buluşuyor,
yaptığımız
sohbetlerde
bizzat
yaşadığımız
ilginç
örnekleri
anlatarak
onlara
deontolojiyi aşılamaya çalışıyoruz.
Emekli
olduktan
sonra
da
koruduğunuz
çalışma
motivasyonunuzu
hayranlıkla
takdir
ediyorum.
Bu
arada yazdığınız kitaplar var; bunun dışında özel ilgi alanlarınız var mı?
Sizler
de
emekli
olduğunuzda
göreceksiniz,
ertesi
gün
uyanıyorsunuz
ve
‘Ben
şimdi
ne
yapacağım?
‘
hissi
oluyor.
Bizim
meslekte
emeklilik
diye
bir
şey
yoktur.
Bir
şekilde
tecrübe
ve
deneyimlerinizi
paylaşmaya
devam
edersiniz.
Talebelik
hayatımdan
başlayan
ve
meslek
hayatım
boyunca
devam
eden
bir
alışkanlığım
var.
İlginç
bir
olay
yaşadığımda
veya
şahit
olduğumda
onu
hemen
birkaç
kelimeyle
not
eder,
saklarım.
Gün
gelir
onlar
bir
14
Mart



TJOD
İstanbul
Şubesi



TJOD
ist
Bülteni
Mecmuasında,
bir
dergide,
gazetede,
Tabip
Odası
yayınlarında
karşımıza
çıkar
ya
da
kitap
halinde
okuyucuyla
buluşur.
Fakültedeyken
çıkardığımız
14
Mecmualarında,
mezuniyet
albümlerinde,
Zonguldak’ta
çıkardığımız
“Reçete”
dergisinde,
Pendik’te
çıkardığım
“14
Martı’mız”
Dergisinde
ve
son
yıllarda
yazı
işlerini
üstlendiğim
“Kıdemli
Stetoskop”
Dergilerinde
benim
ve
meslektaşlarımın
yaşadığı
Hekim-Hekim
ve
Hekim-Hasta
ilişkilerindeki olaylardan izler bulursunuz.
Bilgi
Yayınevi
tarafından
yayımlanmış
“Ah
Şu
Doktorlar…”,
“Ak
Gömleğin
Dili
Olsa…”
ve
“Beyaz
Yürek”
kitaplarımdan
sonra,
bu
sene
14
Mart’ta
İstanbul
Tabip
Odası
tarafından
*geliri
bursiyer
Tıp
Öğrencilerine
verilmek
üzere-
yayımlanan
“Beyaz
Yemin”
adlı
kitabım
da,
genç
meslektaşlarıma
ve
halkımıza
hekimliğin
perde arkasını yansıtan yaşanmış olayları sergilemektedir.
Ben
aynı
zamanda
bir
sigara
savaşçısıyım
ama
bu
konudaki
yazılarımı
nahif
bir
üslupla
paylaşmayı
tercih
ediyor
ve
“Sigaranın
Görünmeyen
Yüzü”,
“Arkadaşım
Sigara”
veya
“Sigaranın
Faydaları”
başlıklarıyla
asıl
mesajımı
yumuşak
bir
dille
vermeye
çalışıyorum.
Bu
arada
bir
Kadın-Doğum
Hekimi
olarak,
engelli
bireylerle
ilgili
bir
çalışma
içindeyim.
Aileleri
tarafından
görmezden
gelinen
ve
toplum
tarafından
yok
farz
edilen,
‘Engelli
kardeşlerimizin
Cinsel
sorunları’
konusunda,
TRT’de
geçtiğimiz
yıllardaki
radyo
konuşmalarından
sonra,
geçen
hafta
bu
konuda
Gaziantep
FEV
Vakfının
davetlisiydim.
Amacım
tabu
olarak
algılanan
bu
konuyu
biraz
aralayabilmek.
Sizin
döneminizde
Kadın
Hastalıkları
ve
Doğum
doktoru
olarak
çalışmanın
artı
ve
eksi
yönlerinden
bahseder misiniz?
Bizim
asistanlığımızda
ultrasonografi
cihazları
yoktu.
Gebelik
teşhisi
için,
Galli-Mainini
Kurbağa
testi
yapılıyordu.
Taze
kadın
idrarının
erkek
kurbağalara
enjeksiyonundan
iki
saat
sonra
meydana
gelen
sperm
salgısına
göre
gebelik
teşhisi
koyabiliyorduk.
Hastanelerin
en
büyük
dertlerinden
biri
de
erkek
kurbağa
bulmaktı.
O
zamanlar,
bir
asistanın
en
önemli
işlerinin
başında
forceps
kullanabilmek
ve
vakum
ekstraksiyonu
kusursuz
uygulamak
geliyordu.
Şimdi
her
ikisi
de
eski
değerini
yitirdi
ve
sezaryen
onların
önüne
geçti.
Ne
yazık
ki,
üst
katlardaki
yöneticilerimiz,
normal
doğumu
teşvik
için
sezaryen
aleyhindeki
beyanlarıyla
ve
puan
kısıtlamalarıyla halkımızın aklını karıştırmaya devam etmektedirler.
Küretaj
konusunda
da,
bizim
zamanımızda
kazıyarak
işlem
yapan
küretler
yerine
artık
vakumla
çalışan
aletler
geliştirildi
ve
perforasyon
riski
asgariye
indirildi.
Erosion
de
col
tedavisinde
elektrokoter
kullanıyorduk.
Şimdi
kriyoterapi veya lazer var.
Kadın Hastalıkları ve Doğum hekimliğinin günümüzde geldiği noktayı nasıl değerlendiriyorsunuz?
Bizim
dönemimizde
Kadın
Hastalıkları
ve
Doğum
Uzmanı
olmak,
hem
hanımlar
için
tercih
edilen
bir
branş,
hem
de
erkeklerin
yöneldikleri
bir
branştı.
Gerek
kamu
hastanelerinde
gerekse
özel
hastane
ve
tıp
merkezlerinde
rahatça
iş
bulunabiliyordu.
Son
yıllarda
açıkça
görülüyor
ki,
özel
sağlık
kurumları
Kadın
–Doğum
Uzmanı
iş
ilanlarında
“bayan
kadın
doğumcu”
olarak
şerh
koymaktadırlar.
Bu
da
toplumun
nereye
gittiğini gösteren acı bir gerçeği işaret ediyor.
Öte
yandan
tıbbın
her
dalında
olduğu
gibi
jinekoloji
ve
obstetrikteki
gelişmeleri
takdirle
izliyorum.
“Tüp
bebek”
konusundaki
başarılı
sonuçların
artması,
infertilite
tedavisindeki
gelişmeler,
hele
ki
Akdeniz
Üniversitesi
Tıp
Fakültesindeki “uterus nakli” başarısı dünyada ses getirecek düzeydedir. Bunlarla iftihar ediyorum.

TJOD
İstanbul
Şubesi



TJOD
ist
Bülteni
Şu
an
birçok
meslektaşım
hekimliği
bırakmanın
yollarını
arıyor.
Hekimliğin,
özellikle
de
bizim
branşımızın tekrar eski değerine dönmesi sizce mümkün mü, mümkünse nasıl?
Bugünkü
sağlık
sistemi
uygulamalarında,
hekimliğin
irtifa
kaybettiği,
eski
saygınlığının
yerle
bir
edildiğini,
içimiz
acıyarak
yaşıyoruz.
Hasta
mutsuz,
bizler
mutsuzuz.
Bu
nedenle
mesleği
bırakmak
isteyenler
ya
da
hekimliğini
yurt
dışında
sürdürmek
isteyenler
her
geçen
gün
artıyor.
Ama
inanıyorum
ki
bu
günler
geçecek,
mesleğimiz
ve
meslektaşlarımız
halk
nazarında
eski
saygınlığına
kavuşacaktır.
Kendimizi
halkın
anlayacağı
şekilde
anlatmamız gerekir. Taksim olayları sonrasında bir çok mecrada kendimizi ifade etme fırsatı bulduk.
Yeni
mezun
doktorların
yurtdışına
gitmesi
konusunda
düşünceleriniz
neler?
Genç
meslektaşlarımıza
önerileriniz nelerdir?
Üniversite
giriş
imtihanlarında
en
yüksek
dereceleri
alarak,
6
yıllık
zorlu
Tıp
Fakültesine
kaydınızı
yaptırmışsınız.
Liseden
mezun
olan
bir
çok
arkadaşlarınız
4
yıllık
fakültelerden
mezun
olarak
çalışma
hayatına
başlarken,
siz
hala
babanızın
emekli
maaşına
ortak
olarak
talebelik
hayatına
devam
ediyorsunuz.
Fakülte
bitiyor,
zorlu
TUS
imtihanlarını
kazanıp
asistanlığa
başlıyor
ve
çile
çekmeye
devam
ediyorsunuz.
Üstelik, hiçbir meslekte olmadığı halde Anadolu’da mecburi hizmete gidiyorsunuz.
Hastaya
yeterli
zamanı
ayıramadığınız,
istediği
ilacı
yazmadığınız,
istediği
istirahati
vermediğiniz,
muayene
kapısında
beklettiğiniz
için
yumruk
yiyorsunuz,
tekme,
tokat
yiyor
ve
bıçaklanıyorsunuz.
Bu
şartlarda
kim
çalışmak
ister
Allah
aşkına!
Bu
nedenle
yurtdışına
gitmek
için
lisan
kurslarına
devam
eden,
imkan
arayan
genç
arkadaşlara
hak
veriyorum.
Gitmek
demek,
ülkesini
terk
etmek
değildir.
Orada
çalışır,
mesleki
açıdan
gelişimini
sağlar
ve
dönerek
ülkesine
hizmete
devam
eder.
Mardin’de
dünyaya
gelen
ve
İstanbul
Üniversitesi
Tıp
Fakültesinden
mezun
olan
Dr.
Aziz
Sancar
bir
imkan
bulup
Amerika’ya
gidemeseydi,
acaba
2015
yılında
DNA
Nükleotid
onarımı
konusundaki
çalışmalarıyla
Nobel
Kimya
ödülünü
alabilir
miydi?
Diyarbakır’da
doğarak
liseyi
orada
bitiren
ve
Ankara
Tıp
Fakültesinde
eğitimine
başlayan,
sonradan
Almanya
ve
İsviçre’de
tahsiline
devam
eden
Prof.
Gazi
Yaşargil
eğer
Türkiye’de
kalsaydı,
mikrocerrahide
açtığı
çığırla
“Yüzyılın
Beyin
Cerrahı”
ünvanını
alabilir
miydi?
Covid-19’a
karşı
mRNA
aşısını
bulan
Dr.
Uğur
Şahin
ve
Özlem
Türeci
acaba
Türkiye’de
olsaydılar,
Ar-Ge
çalışmalarını
ve
dünya
çapındaki
bu
buluşları
yapabilirler
miydi?
Bu
saydığım
bilim
insanları
dışında
dünyanın
birçok
üniversitelerinde
başarılı
çalışmalara
imza
atan
pek
çok
bilim
insanımız
vardır ve onlar bizim yüz akımızdır.
Bütün zorluklarına rağmen mesleğimiz için geleceğin daha aydınlık olduğunu düşünmek istiyorum.


TJOD
İstanbul
Şubesi
KATKILAR
Bu çalışmanın yeni bulguları nelerdir?
Umbilikal
arterde
diyastol
sonu
akım
kaybı
veya
ters
akım
gelişmiş
fetal
büyüme
kısıtlılığı
(FBK)
olan
ciddi
preterm
fetüslerin
30.
gebelik
haftasından
önce
aktif
yönetilerek
doğum
planlanması,
intrauterin
ölümü
önleyebileceği
hipotezini
desteklemektedir.
Bu
yenidoğanların
uzun
vadeli
nörogelişimsel
sonuçları,
konservatif
perinatal
yönetimi
sonuçlarını
bildiren
olan
diğer
çalışmalarla
karşılaştırılabilir
düzeyde
veya
onlardan daha iyi olarak sonuçlanmıştır.
Bu çalışmanın klinik sonuçları nelerdir?
Prospektif
çalışmalarla
bu
çalışmada
elde
edilen
bulguların
doğrulanmasından
sonra,
30
haftadan
önce
doğum
kararı
verilmesi
planlanan
FBK
olan
olgularda,
umbilikal
arter
Doppler'inin
dikkate
alındığı
proaktif
klinik
protokollerin kullanılması perinatal sonuçları iyileştirebilir.
GENEL BİLGİLER
Erken
başlangıçlı
fetal
büyüme
kısıtlılığı
(FBK)
artan
intrauterin
ölüm
riski
ve
hayatta
kalanlarda
suboptimal
nörogelişim
ile
ilişkilidir.
Çok
erken
doğan
FBK
olan
olgularda,
FBK'nın
doğumdan
sonraki
gelişim
üzerindeki
olumsuz
etkileri,
erken
doğum
ile
derinleşmektedir.
Doğumdaki
gebelik
yaşı
(GH),
doğum
sonrası
gelişimin
en
güçlü
belirleyicisi
olarak
kabul
edilmektedir.
FBK'nda
umbilikal
arterde
diyastol
sonu
akımın
olmaması
veya
tersine
dönmesi
(AREDF),
ciddi
şekilde
bozulmuş
plasental
perfüzyon
bulgusu
olup
olumsuz
prognoz
ile
ilişkilidir.
Bununla
birlikte,
erken
başlangıçlı
FBK'nda,
30-32.
haftaya
kadar,
umbilikal
arter
Doppler’i
genellikle
yönetim
protokollerinin
doğrudan
bir
parçası
değildir
ve
duktus
venozusun
(DV)
Doppler
velosimetrisi,
fetal
kalp
hızı
(FKH)
takibi
veya
biyofizik
profil
gibi
diğer
parametrelere
ihtiyaç
duyulmaktadır.
Buna
karşılık,
1998'den
beri,
Lund'daki
Skane
Üniversite
Hastanesi'ndeki
3.
düzey
Perinatoloji
Merkezi'nde,
erken
başlangıçlı
FBK’nda,
doğum
zamanını
belirlemek
icin
proaktif
bir
klinik
yönetim
protokolü
olarak
umbilikal
arter
Doppler'i
kullanılmaktadır.
Bu
çalışmada,
30
haftadan
önce
doğurtulan
AREDF'li
FBK
vakalarının
perinatal
ve
uzun vadeli nörogelişimsel sonuçlarını analiz edilmiştir.
HASTA SEÇİMİ VE METOD
Lund-
Skane
Üniversite
Hastanesi
Kadın
Hastalıkları
ve
Doğum
Departmanı’nda
1998-2015
yılları
arasında
umbilikal
arter
Doppleri’nde
AREDF
bulunan
erken
başlangıçlı
FBK
(FBK
grubu)
olan
30.
gebelik
haftasını
tamamlamış
ve
ondan
önce
fetal
endikasyon
ile
doğurtulan
fetüsler
ve
AREDF'nin
ilk
ortaya
çıktığı
anda
çalışmaya
dahil
edilmiştir.
Hayatta
kalan
bebeklerde
perinatal
sonuçlar
ve
nörogelişim,
SGA
veya
bilinen
herhangi
bir
fetal
Doppler
değişikliği
olmayan
ve
belirlenen
zaman
aralığında
30.
gebelik
haftasından
önce
doğmuş
(FBK
olmayan
kontrol
grubu)
grup
ile
karşılaştırılmıştır.
26.
gebelik
haftasından
önce
veya
sonra
doğurtulmuş
AREDF
bulunan
veya
bulunmayan
tekil
ve
ikiz
gebeliklerin
sonuçları
da
ek
olarak
analize
dahil
edilmiştir.
Ana
prensiplerden
biri,
FKH’nda
veya
DV
Doppleri’nde
patolojik
değişiklikler
meydana
gelmeden
önce doğum planlanmasıdır.


TJOD
ist
Bülteni
UMBİLİKAL ARTERDE DİYASTOL SONU AKIM KAYBI VEYA TERS AKIM OLAN
ERKEN BAŞLANGIÇLI FETAL BÜYÜME KISITLILIĞINDA AKTİF YÖNETİLMİŞ
OLGULARIN YENİDOĞAN SONUÇLARI
E. MORSING
1
, J. BRODSZKI
2
, A. THURING
2
and K. MARSAL
2
1
Pediatrics, Department of Clinical Sciences, Lund University, Lund, Sweden;
2
Obstetrics and Gynecology, Department of Clinical Sciences, Lund University, Lund, Sweden
Özetleyen: Dr. Tuğba Saraç Sivrikoz


TJOD
İstanbul
Şubesi
Prenatal
sonografide
ciddi
yapısal
anomali
veya
karyotip
anomalisi
bulunan
olgular
ile
ikizden
ikize
transfüzyon
sendromu ile komplike olmuş olgular çalışmaya dahil edilmemiştir.
Neonatal bilgiler ve takip
Yenidoğan
aktif
bakımı,
resüsitasyon,
erken
surfaktan
tedavisi,
ventilatör
ve
erken
enteral
beslenmeyi
içermektedir..
Solunum
sıkıntısı
sendromu
(RDS),
bronkopulmoner
displazi
(BPD),
septisemi,
nekrotizan
enterokolit
(NEK),
şiddetli
intraventriküler
kanama
(İVK),
şiddetli
prematüre
retinopatisi
(ROP),
ROP
Evre
≥3
neonatal
takip
parametresi
olarak
kaydedilmiştir.
Uzun
süreli
sonuçlar
arasında
serebral
palsi
(SP),
Kaba
Motor
Fonksiyon
Sınıflandırma
Sistemi
(GMFCS),
düzeltilmiş
2
yaşındaki
gelişimsel
değerlendirmeler
(Bayley
Bebek
ve
Yürümeye
Başlayan
Gelişim
Ölçekleri,
2.
veya
3.
baskı
(Bayley
II
veya
III)),
Wechsler
Okul
Öncesi
ve
İlköğretim
Ölçeği
kullanılarak
bilişsel
değerlendirmeler
dikkate
alınmıştır.
Zeka
(WPPSI-III)
veya
Wechsler
Çocuklar
için
Zeka
Ölçeği
(WISC)
nörolog
tarafından
kaydedildi.
Otistik
bozukluk
tanısı,
pediatrik
çizelgelerdeki
ICD-10-CM
kodu
F84.0
kaydına
göre
yapılmıştır.
Dikkat
eksikliği
bozukluğu,
metil-fenidat
ile
tedavi
edilen
bir
çocuk
olarak
tanımlanmıştır.
İşitme
bozukluğu,
tek
taraflı
veya
iki
taraflı
sensöri-nöral
işitme
bozukluğu
olarak
tanımlandı.
Nörogelişimsel
bozukluk
(NGG)
herhangi
biri
olarak
tanımlandı:
CP
(GMFCS
düzeyi
>2),
bilişsel
gecikme
(Bayley
II
puanı
<70,
Bayley
III
puanı
<85,
WPPSI-III
veya
WISC
IV
puanı
<70),
ciddi
işitme
bozukluğu
(işitme
cihazlarına
bağımlılık
veya
daha
ciddi),
körlük
ve
2
yaşındaki
vücut
ağırlığı,
İsveç
büyüme
çizelgelerinin
ortalamasının
<2
SD'den ciddi büyüme geriliği olarak kabul edilmiştir.
İstatistiksel
analiz,
SPSS
25.0
(SPSS
Inc.,
Chicago,
IL,
ABD)
veya
MedCalc
12.3.0
(MedCalc
Software,
Mariakerke, Belçika) kullanılarak yapılmıştır.
BULGULAR
Perinatal sonuçlar
Çalışmada
belirlenen
sürede
30.
gebelik
haftasından
önce
doğmuş,
erken
başlangıçlı
FBK
olup
umbilikal
arter
Doppleri’nde
AREDF
(FBK
grubu)
olan
139;
umbilikal
arter
Doppler
değişikliği
veya
SGA
olmayan
946
hasta
(FBK
olmayan
kontrol
grubu)
değerlendirmeye
alınmıştır.
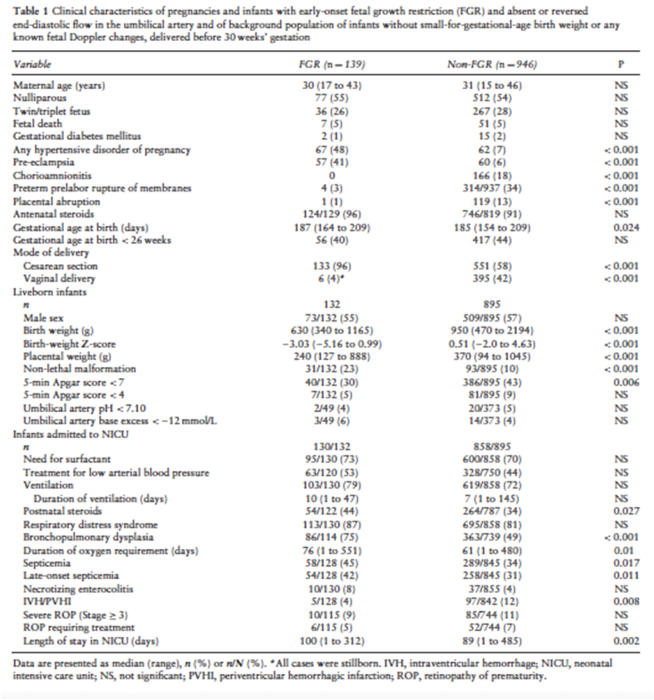
Her
iki
gruba
ait
demografik
ve
klinik
data
Tablo
1
de
verilmiştir.
FBK
grubunda
preeklampsi
daha
sık
iken,
FBK
olmayan
grupta
koryoamniyonit,
erken
membran
rüptürü
ve
ablasyo
plasenta
daha
sıktır.
FBK
bulunan
139
fetüsten,
139’u
canlı
doğmuş
(%95),
130’unun
(%98)
yoğun
bakım
ünitesi
(YBÜ)
desteğine
ihtiyacı
olmuştur
(Tablo
1).
FBK
olmayan
grupta
ise
canlı
doğum
%95
ve
YBÜ
oranı
%96’dır.
Her
iki
grup
arasında
intrauterin
fetal
kayıp
ve
doğum
salonunda
ölen
yenidoğan
oranı
benzer
bulunmuştur.
Canlı
doğan
tekil
ve
ikiz/üçüzlerin
FBK
ve
FBK
olmayan
gruplarda
doğumdaki
gebelik
haftasına
(GH)
göre
dağılımı
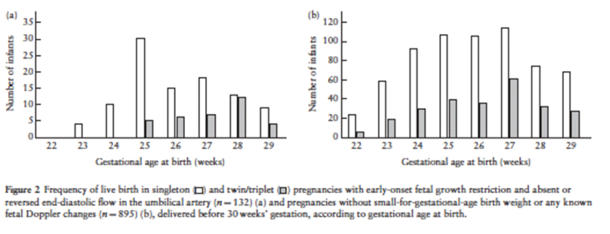
Şekil
2'de
sunulmuştur.
FBK
ve
FBK
olmayan
grupta
sırasıyla
elli
altı
(%40)
ve
417
(%44)
bebek,
26
haftadan
önce
doğurtulmuş
olup,
aradaki
fark
istatistiksel
olarak
anlamlı
değildir.
Doğumda
ortalama
gebelik
haftası,
FBK
grubunda
FBK
olmayan
gruba
göre
istatistiksel
anlamlılık
içermemektedir
(187
ve
185
gün;
P=0,024).
Canlı
doğan
bebekler
arasındaki
doğum
ağırlığı
ve
plasenta
ağırlığı,
FBK
grubunda,
FBK
olmayan
gruba göre daha düşüktür (Tablo 1).
FBK
ve
FBK
olmayan
gruplar
arasında
fetal
ölüm
ve
perinatal
mortalite
oranları
farklı
değildir
(sırasıyla
%5.0
-
%5,4
ve
%12
-
%15)
(Tablo
2).
Yenidoğan
yoğun
bakım
ünitesine
(YDYBÜ)
kabul
edilen
yenidoğanlarda
düşük
arteryel
kan
basıncı,
sürfaktan
ve
ventilatör
tedavisi,
RDS,
NEK
ve
şiddetli
ROP
tedavi
oranları
ile
ventilasyon
süresi
FBK
ve
FBK
olmayan
gruplar
arasında
farklılık
göstermezken,
steroid
tedavisi
oranları,
BPD,
septisemi
ve
ek
oksijen
gereksinimi
FBK
grubunda
daha
fazla
saptanmıştır
(Tablo
1).
Şiddetli
IVK,
FBK
grubunda
FBK
olmayan
gruba
göre
önemli
ölçüde
daha
az
izlenmiştir
(P=0.008).
FBK
grubundaki
bebeklerin,
FBK
olmayan
bebeklere göre YDYBÜ süresi 11 gün daha uzundur.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
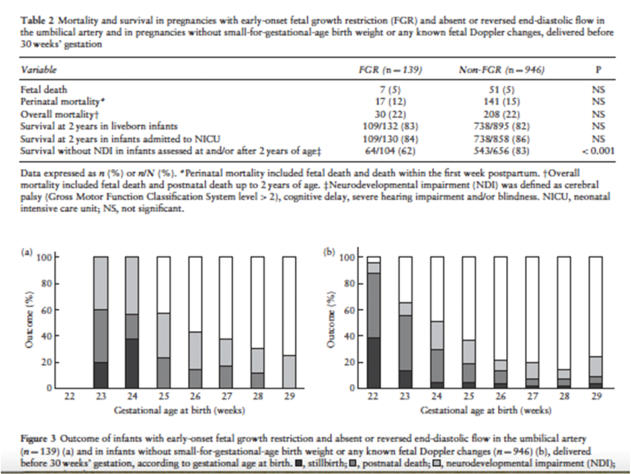
Uzun dönem sonuçlar
Canlı
doğan
ve
YDYBÜ'ne
kabul
edilenlerde
FBK
ve
FBK
olmayan
gruplar
2
yıllık
sağ
kalım
oranları
arasında
fark
yoktur
(Tablo
2).
2
yaşına
kadar
hayatta
kalan
760/847
(%90)
çocuklarda
bilişsel
değerlendirmeye
ilişkin
veriler
mevcuttur.
Buna
göre
404/847
(%48)
çocukta
Bayley
II
veya
III/WPPSI-III/WISC
ile
resmi
gelişimsel/bilişsel
değerlendirmeler
yapılmış
ve
356/847
(%42)
çocukta
bir
nörolog/neonatolog
tarafından
klinik
değerlendirme
yapılmıştır.
2
yaşından
sonra
değerlendirilen
çocukların
nörogelişimsel
gerilik
(NGG)
olmadan
sürvi
oranı
FBK
grubunda daha düşük olarak saptanmıştır.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Her
iki
grup
arasında
NGG
olmadan
sürvi
doğumda
GH
ile
pozitif
korelasyon
göstermiştir.
FBK
grubunda,
NGG
olmadan
sürvi
oranı
23-24
haftada
doğan
çocuklar
için
%0'dan,
29
haftada
doğanlar
için
%75'e
yükselmiştir.
Lojistik
regresyon
analizine
göre
FBK
olan
fetüslerde
5.
dk
Apgar
skorunun
<7
olması,
BPD
ve
NGG
riskini
artırırken,
doğumda
GH'nın
ve
doğum
ağırlığının
artması
riski
azaltmıştır
(Tablo
3)
(Şekil
3).
2
yaşından
sonra
SP
prevalansı,
FBK
ve
FBK
olmayan
gruplar
arasında
farklılık
göstermemiştir
(%7'ye
karşı
%8)
(Tablo
4).
FBK



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
grubunda
bilişsel
gecikme,
dikkat
eksikliği
bozukluğu
ve
işitme
bozukluğu
oranları
FBK
olmayan
gruba
göre
daha
yüksek bulunmuştur.
Doppler velositometrelerine göre sonuçların karşılaştırılması
Canlı
doğan
bebeklerde
2
yıllık
sürvi,
AEDF'de
REDF
grubuna
göre
daha
yüksektir
(%89
vs
%68;
P=0,006)
(Tablo
S3).
SP,
bilişsel
gecikme
ve
büyüme
geriliği
oranları
iki
grup
arasında
farklı
bulunmamıştır.
AEDF
ve
REDF
grupları
arasında
değerlendirilen
bebeklerde
NGG
olmadan
hayatta
kalanların
oranında
da
anlamlı
bir
fark
bulunmamıştır
(%58
vs
%71).
Doğumdan
önceki
son
muayenede,
REDF'li
fetüslerin
%31'inde
DV'deki
a
dalgası
kaybı
veya
ters
akım
varken;
AEDF
grubunda
bu
oran
%18
olup
anlamlı
bulunmamıştır.
Patolojik
DV
akış
paterni
olan
fetüslerin
genel
ve
doğum
sonrası
mortalite
oranları
önemli
ölçüde
daha
yüksektir,
REDF
ve
AEDF'li
alt
gruplar
arasında
ise
fark
bulunmamıştır.
NGG
ve
DV
bulguları
arasında
ilişki
yoktur.
Patolojik
FKH
traseleri,
AEDF
grubunda
(%41),
REDF
grubuna
(%22)
göre
önemli
ölçüde
farklı
değildir.
FKH
bulguları
ile
mortalite
veya
NGG
arasında hiçbir ilişki bulunmamıştır.
TARTIŞMA
Bu
çalışmada,
erken
başlangıçlı
FBK
ve
umbilikal
arter
AREDF'si
olan
hem
tekil
hem
de
ikiz/üçüz
gebelikler,
esas
olarak
umbilikal
arter
Doppler
bulgusuna
dayalı
olarak,
aktif
yaklaşım
ile
30.
gebelik
haftasından
önce
doğurtulmuştur.
Çalışmanın
sonuçlarına
göre,
FBK
grubundaki
patolojik
umbilikal
arter
Doppleri
bulunan
fetüslerin
sürvi
oranları
yüksek
olup
(139
fetüsün
%78'i;
132
canlı
doğumun
%83'ü),
946
FBK
olmayan
kontrol



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
grubu
ile
karşılaştırıldıklarında,
önemli
ölçüde
farklılık
bulunmamıştır.
2
yılda
NGG
olmadan
sürvi
oranı
FBK
grubunda
%62,
FBK
olmayan
grupta
%83’tür.
Her
iki
grupta
da
sekelsiz
sağkalım
oranı
doğumdaki
gebelik
haftası
ile
doğru
orantılı
bulunmuştur.
Ayrıca
25.
gebelik
haftasından
önce
doğumlar
FGR
grubunda
sekelsiz
sağkalım olmamıştır, çalışmada, FBK olan tekil ve ikizler/üçüzler arasında farklılık göstermediği vurgulanmıştır.
AREDF
bulunan
ciddi
preterm
FBK
olgular
hakkında
yapılan
çalışmaların
dizaynlarındaki
farklılıklar,
güncel
çalışmanın
yorumlanmasını
zorlaştırmaktadır.
Bununla
birlikte,
literatür,
bu
çalışmadaki
FBK
bulunan
yenidoğanların
perinatal
sonuçları
kısmen
daha
iyi
olup,
karşılaştırılabilirdir.
Avrupa'daki
çok
merkezli
TRUFFLE
çalışmasında
503
FBK
bulunan
gebelikte,
26.
haftadan
sonra
sağkalım
oranı
%92
ve
sekelsiz
sürvi
oranı
%82
olarak
bulunmuştur.
Bu
çalışmada
AREDF'li
209
fetüsün
sonucu
ayrı
olarak
bildirilmemiş
ve
TRUFFLE
çalışmasının
protokolünde
30.
gebelik
haftasına
kadar
olan
anormal
umbilikal
arter
Doppler
bulguları
göz
ardı
edilmiştir.
26-29.haftalarda
doğurtulan
fetüsler
arasında
ise
vakaların
%6.5'i
ölü
doğum
ile
sonuçlanmıştır
ve
genel
ölüm
oranı
%17
bulunmuştur.
Güncel
çalışmada
ise
26-29.
haftalarda
intrauterin
ölüm
olmazken,
genel
mortalite
oranı
%9
ve
NGG
olmadan
sürvi
%72
bulunmuştur.
Her
iki
çalışma,
farklı
dizaynları
nedeniyle
doğrudan
karşılaştırılamamak
ile
birlikte,
umbilikal
arter
Doppler'ine
dayalı
aktif
yönetimin
olumsuz
perinatal
sonuçlara
neden olmadan, fetal ölümü önleyebileceği şeklinde yorumlanmıştır.
Güncel
çalışmadaki
FBK
bulunan
yenidoğanların,
FBK
olmayan
yenidoğanlara
göre
daha
iyi
neonatal
adaptasyona
sahip
bulunmasının
sebebi,
tüm
FBK’lı
fetüslerin
sezaryen
ile
doğurtulması
ile
açıklanabilir.
FBK
olmayan
gruba
göre
FBK'nda
daha
fazla
BPD
ve
septisemi,
daha
az
şiddetli
IVK
bulunmasına
rağmen,
diğer
sonuçlar
iki
grupta
benzerdir.
IVK’
nın
FBK’lı
grupta
daha
sık
bulunması,
maternal
preeklampsi
ile
ilişkili
olabilir.
Bu
çalışmada
GH
ve
doğum
ağırlığının
artması,
NGG
riskini
azaltırken,
ancak
BPD
ve
5.
dk
Apgar
skoru
<7,
NGG
riskini
arttırdığı
gösterilmiştir.
Bu,
BPD'nin
olumsuz
NGG
sonucu
üzerinde
güçlü
bir
etkisi
olduğunu
bulan
bir
meta-analiz
ile
uyumludur.
Ancak,
GH
için
düzeltme
yapıldıktan
sonra,
güncel
çalışmada
BPD
ve
NGG
arasındaki
ilişki anlamlı bulunmamıştır (Tablo 3).
Çalışmadaki
kısıtlılıklar,
AREDF
ile
çok
erken
başlangıçlı
FBK'nın
son
derece
nadir
olması,
uzun
bir
dönemi
kapsayan
verilerin
dahil
edilmiş
olması,
bu
süreçte
meydana
gelen
klinik
uygulamadaki
değişiklikler
ve
retrospektif
dizayn
edilmiş
gözlemsel
bir
çalışma
olmasıdır.
Bununla
birlikte,
çalışmada
NGG
olmadan
sürvi
oranı,
diğer
çalışmalar
ile
uyumludur.
Doğum
sonrası
takip
tüm
çocuklarda
resmi
olarak
değerlendirilmemiştir
ve
aynı
yaşta
yapılmamıştır;
bu,
yaşa
bağlı
eşik
değerleri
ve
klinik
kayıtlara
dayalı
bilgileri
kullanarak
NGG'yi
tanımlanmasına
neden
olmuştur
ve
bir
dezavantajdır.
Aynı
şekilde
ikiz
ve
üçüz
gebeliklerde
koryonisite
tayini
güvenilir bilgilere dayalı olarak yapılmamıştır.
Çalışmanın
en
önemli
sonucu,
modern
bir
Düzey-3
perinatal
merkezde
aktif
ve
oldukça
tek
tip
obstetrik
yaklaşım
ile
(antenatal
kortikosteroidler,
sezaryen)
yönetim
uygulanmış
olmasıdır.
Antenatal
Doppler
değerlendirmesi
uzmanlarca
yapılmıştır
ve
çok
yüksek
standartta
yenidoğan
yoğun
bakım
desteği
verilmiştir.
AREDF
bulunan
erken
başlangıçlı
şiddetli
FBK'nda
proaktif
obstetrik
yönetim,
doğumda
ciddi
preterm
olmalarına
rağmen
daha
az
hipoksik olan bu bebeklerin aktif yönetilmesini savunan neonatologlar için uygun bir tutumdur.
SONUÇ
Çalışmanın
bulguları
şiddetli
FBK
ve
umbilikal
arter
Doppleri’nde
AREDF'si
olan
ciddi
preterm
fetüslerin
proaktif
yönetilmesinin
kısa
vadeli
sonuçlarının,
FBK
olmayan
kontrol
gruplarına
benzer
olduğunu
göstermektedir.
Ancak,
çalışmanın
tasarımı
nedeniyle
elde
edilen
bulgular
kesin
değildir.
Uzun
dönem
NGG
oranı,
özellikle
26.
gebelik
haftasından
önce
doğan
bebeklerde,
FBK
grubunda
kontrollere
göre
daha
yüksek
bulunmuştur.
Mevcut
sonuçlar,
umbilikal
arter
AREDF'li
preterm
yenidoğanların,
konservatif
yaklaşımdan
ziyade
proaktif
yönetimden
fayda
görebileceğini
ve
umbilikal
arter
Doppler
bulgularının,
gebeliğin
çok
erken
dönemindeki
vakalar
için
klinik
protokollere dahil edilebileceği hipotezini desteklemektedir.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Midüretral
slingler
(vajinal
askılar)
(MUS),
stres
üriner
inkontinansı
tedavi
etmek
için
retropubik
(TVT)
veya
transobturator
(TOT)
yolla
yerleştirilebilir.
İyi
belgelenmiş
uzun
vadeli
etkinliğe
rağmen,
literatürde
vajinadan
dışarı
çıkma,
erozyon,
disparoni,
işeme
güçlükleri,
tekrarlayan
idrar
yolu
enfeksiyonları,
kanama
ve
ağrı
gibi
tümü
seyrek görülen ve genellikle kolayca yönetilebilen çeşitli komplikasyonlar bildirilmiştir.
MUS'
un
komplikasyonları
ilk
olarak
1998'de
piyasaya
sürülmesinin
hemen
ardından
belgelenmiştir.
Bununla
birlikte,
son
3
ila
5
yılda
medyada
yer
alan
haberler,
birçok
ülkede
hükümetlerin
dikkatini
çekti
ve
bu
da
MUS'
un
bu
ülkelerdeki
pazarlardan
çekilmesine
yol
açtı.
Bu
tür
kararlar
klinik
olmaktan
çok
politiktir
ve
kadınları
iyi
belgelenmiş
minimal
invaziv
etkili
idrar
kaçırma
tedavisinin
yararlarından
uzaklaştırmıştır.
Bu
kararlar,
birçok
klinisyenin
tedavi
seçeneğini
kısıtlayarak,
Burch
kolposüspansiyonu
ve/veya
otolog
fasyal
askılar
gibi
daha
invaziv, başarının sınırlı, biraz modası geçmiş seçeneklere yönlendirdi.
Ne
yazık
ki,
yönetim
klinisyenleri
bu
durumla
yalnız
bıraktı
ve
inkontinanslı
kadınların
çoğu
hayal
kırıklığına
uğradı
ve
net
bir
cevap
alamadı.
En
sık
sorulan
soru
“bu
nasıl
ve
neden
oldu?”
MUS
operasyonu,
bilimsel
literatürde
rapor
edilen
güvenlik
verilerinin
yanı
sıra
17
yıllık
uzun
vadeli
etkinliği
ile
bugüne
kadar
en
çok
çalışılan
anti-inkontinans
prosedürüdür.
Ayrıca,
bugüne
kadar
dünya
çapında
10
milyondan
fazla
kadına
MUS
uygulanmıştır.
Ürojinekoloji alanın
da
tanınmış
bir
uzman
ve
kanaat
önderi
olan
Profesör
Linda
Cardozo,
2018'de
BJU'da
yayınlanan
ilginç
bir
başyazıda
“TVT'
lerin
neden
birdenbire
itibarını
yitirdiğini”
sorguladı
ve
pek
çok
kadının
ve
sağlık
danışmanlarının
kesinlikle yanılıyor olamayacağı gerçeğinin altını çizdi.
İngiliz
Ürojinekoloji
Derneği
(BSUG),
İngiliz
Ürolojik
Cerrahlar
Birliği
(BAUS),
NHS
İngiltere,
İskoç
Bağımsız
İncelemesi
(SIR),
Ulusal
Sağlık
ve
Bakım
Mükemmelliği
Enstitüsü
(NICE),
Uluslararası
Ürojinekoloji
Derneği
(
IUGA),
Amerikan
Ürojinekoloji
Derneği
(AUGS),
Amerikan
Üroloji
Derneği
(AUA),
Ürodinami
ve
Kadın
Pelvik
Tıp
ve
Ürogenital
Rekonstrüksiyon
Derneği
(SUFU),
Kraliyet
Avustralya
ve
Yeni
Zelanda
Kadın
Doğum
ve
Jinekologlar
Koleji
(RANZOG),
Avrupa
Üroloji
Derneği
(
EAU),
Amerikan
Obstetrik
ve
Jinekoloji
Kongresi
(ACOG),
Gelişmekte
Olan
ve
Yeni
Tanımlanmış
Sağlık
Riskleri
Bilimsel
Komitesi
(SCENIHR)
ve
ABD
Gıda
ve
İlaç
Dairesi
(FDA)
gibi
ulusal
ve
uluslararası
tüm
bilimsel
organizasyonalar,
MUS'
un
kadın
stres
inkontinans
tedavisindeki
etkinliğini, güvenliğini ve önemli klinik rolünü tekrar vurguladılar.
Buna
rağmen,
birçok
ülkede
hükümetler
MUS
kullanımını
ardı
ardına
durdurmaya
devam
etti.
İngiltere'de
bölgesel
meş
çıkartılma
merkezleri
oluşturulmaya
başladı.
Bir
grup
vokal
kampanyacı
tarafından
ortaya
çıkarılan
ve
basın
tarafından
körüklenen
yüksek
komplikasyon
oranı
algısı,
kadın
idrar
kaçırma
alanındaki
klinik
kanıtların
ve ulusal ve uluslararası bilimsel profesyonel dernek tavsiyelerini bastırdı.
Ameliyat
sonrası
kalıcı
pelvik
ağrı,
MUS
ambargosuna
yol
açan
itici
faktör
olmuştur.
MUS
yerleştirilmesinden
sonra
ürogenital
ağrı
insidansı
%0-30
arasında
değişmektedir.
MUS
içindeki
polipropilen
protez
materyalinin,
ağrıdan
sorumlu
olabilecek
periprostetik
retraksiyon
fenomen
ve
inflamatuar
reaksiyon
riski
ile
ilişkili
olduğu
öne
sürülmüştür.


TJOD
ist
Bülteni
Mİdüretral Slİngler ve AğrInIn Gİzemİ
Midurethral Slings and the Mystery of Pain G. A. Digesu, Alka A. Bhide, Steven Swift
International Urogynecology Journal, 2022
Özetleyen: Dr. Serdar Aydın
Link: https://doi.org/10.1007/s00192-022-05192-8


TJOD
İstanbul
Şubesi
Bununla
birlikte,
ağrı
MUS'
u
yasaklamanın
ana
nedeniyse
(polipropilenden
veya
diğer
cerrahi
tekniklerden),
bu
durumda
hem
Burch
kolposüspansiyonunda,
polipropilen
sütürler
sıklıkla
askı
ve
yerleştirme
bileşeni
olarak
kullanıldığından, hem de otolog fasya askılarında, benzer ameliyat tekniği kullanıldığından kaçınılmalıdır.
Ağrı,
damar,
sinir
ve/veya
organ
hasarının
sonucudur.
Anatomik
olarak
birçok
kan
damarı,
obturator
fossada
olduğu
gibi
Retzius
boşluğundan
geçer.
Burch
kolposüspansiyonu
yapıldığında
ileopektineal
ligamanlara
sütürlerin
yerleştirilmesi
sırasında
veya
fasyal
veya
polipropilen
askı
yerleştirilmesi
sırasında
trokarların
geçişi
sırasında
bu
damarların
hasar
görme
riski
vardır
ve
sadece
şansa
bağlıdır.
Bu,
her
iki
prosedürde
de
hematom
oluşumuna ve ağrıya neden olabilir.
Kalıcı
postoperatif
ağrı
aynı
zamanda
Burch
kolposüspansiyonunun
iyi
tanımlanmış
bir
komplikasyonudur
ve
2002'de
doğrudan
iliopektineal
ligamentler
üzerinde
inatçı
suprapubik
ağrıyı
tanımlamak
için
"post-
kolposüspansiyon
sendromu"
teriminin
kullanılmasına
yol
açmıştır.
Bunun
nedeni
kolposüspansiyonu
takiben
osteitis
pubis
gelişme
riskinin
artması,
obturator
sinir
ile
ameliyat
alanı
arasındaki
topografik
yakınlık
nedeniyle
obturator
sinirin
tahriş
olmasıdır.
Ayrıca,
bilimsel
literatürde,
yaklaşık
20-50
kadından
1'inin
kolposüspansiyondan sonra seksi rahatsız edici veya ağrılı bulduğu bildirilmiştir.
Sinir
yaralanması,
pudendal,
ilioinguinal
ve
iliohipogastrik
sinirlerin
en
fazla
risk
altında
olduğu
tüm
anti-
inkontinans
prosedürleri
için
yine
bir
risktir.
Pudendal
kanaldaki
pudendal
sinir,
perineal
sinir
ve
klitorisin
dorsal
siniri
(DNC)
olarak
ikiye
ayrılır.
Anatomik
çalışmalar,
DNC'nin
klitorisin
iki
kabuğunun
birleşmesinde
ve
klitoris
gövdesinin
dorsal
yüzeyinde
kasık
simfizi
altında
cerrahi
olarak
yaralanabileceğini
belirlemiştir.
Sentetik
veya
otolog yanlış askı yerleşimi bu nedenle DNC'nin sıkışması/yaralanması nedeniyle ağrıya neden olabilir.
Sonuç
olarak,
ağrı
nedeniyle
MUS
terk
edilecekse,
Burch
kolposüspansiyonunun
yanı
sıra
otolog
fasyal
slingler
de
yasaklanmalı
mı?
Cerrahi
yaklaşım
çok
benzer
ve
intraoperatif
sinir
ve
vasküler
yaralanmaların
potansiyel
riski
aynıdır
ve
her
ikisinin
de
sentetik
bileşenleri
aynıdır,
peki
hükümetler
birine
nasıl
izin
veriyor
ve
diğerine
izin
vermiyor?
Bu
iş
buralara
kadar
geldiyse,
hükümetler
kolposüspansiyon
sırasında
polipropilen
sütür kullanımını yasaklamayı düşünmelidir.
MUS'
un
tamamen
veya
kısmen
çıkarılması
genellikle
ameliyat
sonrası
ağrının
sonucu
olsa
da,
göz
önünde
bulundurulması
gereken
sonraki
konu,
SÜİ'
nin
tekrarlaması
durumunda
ne
yapılması
gerektiğidir.
Önerilen
“kurtarma”
prosedürü
otolog
fasyal
askı
ise,
bunun
orijinal
çıkarma
endikasyonu
olduğu
kohortta
pelvik
ağrının
tekrarlama riski var mı?
Mantığımızın
bir
kısmı
en
iyi
ihtimalle
bulanık
ve
bazı
önerilerimiz
bir
miktar
tuz
ve
biraz
mizah
ile
alınmalıydı,
ancak
bize
göre
klinisyenler
ve
hastalar
(hükümetler
değil)
mevcut
en
iyi
kanıtlara
göre
bakımları
hakkında
bilinçli
kararlar
vermelidir.
Hükümetler,
medya,
sesini
yükselten
kampanyacılar
ve
hukuk
firmaları
bize
göre
müdahale etmemelidir.
Daha
önce
belirtildiği
gibi,
FDA,
MUS'
un
etkinliğini,
güvenliğini
ve
önemli
klinik
rolünü
tekrarladı
ve
polipropilenin
son
50
yılda
çoğu
cerrahi
alt
uzmanlıkta
güvenli
ve
etkili
bir
şekilde
kullanıldığını
kabul
etti.
Bu
nedenle,
bazı
milletvekillerinin,
avukatların
ve
kampanya
yürütücülerinin
ve
“anti-meş”
sağlık
hizmeti
sunucularının
görüşlerine
saygıyla
katılmıyoruz
ve
literatürde
bildirilen
verilere
dayanarak,
stres
üriner
inkontinans için polipropilen MUS kullanımının etkili ve güvenli kabul edilmesi gerektiğine inanıyoruz.
Prof.
Linda
Cardozo,
2018
yılında,
BJU'
da
yayınlanan
başyazısında
“TVT,
stres
üriner
inkontinans
nedeniyle
ameliyat
olmak
isteyen
kadınlara
bir
seçenek
olarak
sunulmaya
devam
etmelidir”
sonucuna
varmıştır.
Dört
yıl
sonra
hiçbir
şey
değişmedi.
Midüretral
askılar
birçok
ülkede
bir
hatıra
olarak
kalıyor
ve
kadınlara
tek
seçenek
olarak daha invaziv ameliyatlar kalıyor.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Giriş:
Jinekolojik
kanserler
kadın
kanserlerinin
yaklaşık
%10-15’ini
oluşturmaktadır.
Bu
makalede
güncel
ve
gelecekte
oluşturulacağı
düşünülen
tarama
stratejileri
ile
kanserlerin
önlenmesi
ve
erken
tanınma
yöntemleri
tartışılacaktır.
Uterus Kanseri:
Amerika’da
en
sık
görülen
kanser
olup
2030
yılına
gelindiğinde
kadınlarda
kolon
kanserini
geçerek
en
sık
üçüncü
kanser
olacağı
düşünülmektedir.
Genelde
endometrium
kanseri
iki
tipe
ayrılmaktadır.
Tip
1
kanserler
düşük
gradlı
ve
genelde
erken
evrede
tespit
edilen
ve
iyi
prognoza
sahip
olan
kanserlerdi.
Karşılanmamış
estrojene
maruziyete
bağlı
oluştuğu
düşünülmektedir.
Tip
2
kanser
ise
yüksek
gradlı
kanserler
olup
kötü
prognoza sahiptirler. Atrofik endometrium zemininden gelişmektedir.
Sarkomlar
ise
myometriumdan
kaynaklanmakta
ve
tüm
uterus
kanserlerinin
sadece
%7’sini
oluşturmaktadır.
Sarkomlar için bilinen bir tarama yöntemi bulunmamaktadır.
Genel popülasyonda endometrium kanserinin önlenmesi
Endometrium
kanserinin
erken
belirtilerinin
öğretilmesi
(postmenopozal
kanama,
anormal
uterin
kanama),
obezitenin
engellenmesi
(bariatrik
cerrahi),
kombine
oral
kontraseptivler,
levonorgestrelli
mirena
kanser
önlenmesinde kullanılan yöntemlerdir.
Karşılanmamış estrojen
Vücud
kitle
indeksinin
40’ın
üzerinde
olması
kanser
riskini
10
kat
arttırmaktadır.
Endometrium
kanserlerinin
yaklaşık
%30-40’nın
obeziteye
bağlı
oluşuğu
düşünülmektedir.
Yağ
dokusundan
salgılanan
adipokininler,
enflamasyon,
hiperinsülinemi
ve
seks
steroid
hormonları
altta
yatan
nedenler
olduğu
tahmin
edilmektedir.
Polikistik over sendromu da kanser riskini arttırmaktadır.
Tamoksifen
endometriumda
agonist
olarak
etki
etmektedir.
Beş
yıllık
kullanım
2.2
kat
endometrium
kanser
riskini arttırmaktadır.
Genetik varyantlar
Endometrium
kanserlerinin
yaklaşık
%3-5’i
kalıtsal
varyantlara
bağlı
olmaktadır.
Lynch
sendromu
endometrium
kanserlerinin
kalıtsal
en
sık
nedenidir.
Otozomal
dominant
olup
MLH1,
MSH2,
MSH6
ve
PMS2
genlerinde
mutasyona
bağlı
oluşmaktadır.
Lynch
sendromu
hayat
boyu
%50
endometrium
kanser
geliştirme
riskine
sahiptir.
Düşük riskli bireylerde tarama
Endometrium
kanserlerinin
yaklaşık
%75’i
erken
evrede
teşhis
edilmekte
ve
5
yıllık
sağkalımı
%90’ların
üzerinde
olmaktadır.
Postmenopozal
kanamaların
yaklaşık
%9
nedeni
kanserlerdir.
Erken
evrede
kadınların
%90’ı semptomatik olduğu için asemptomatik düşük riskli bireylerde tarama önerilmememektedir.


TJOD
ist
Bülteni
Jİnekolojİk kanserlerde güncel ve gelecek durumlar

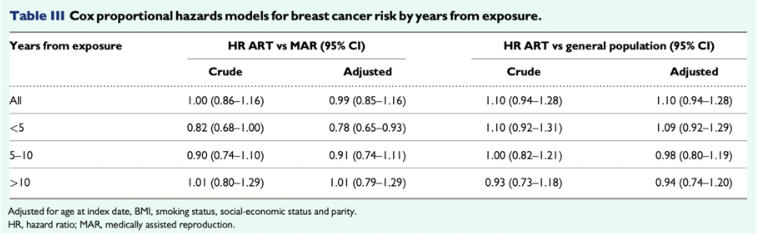
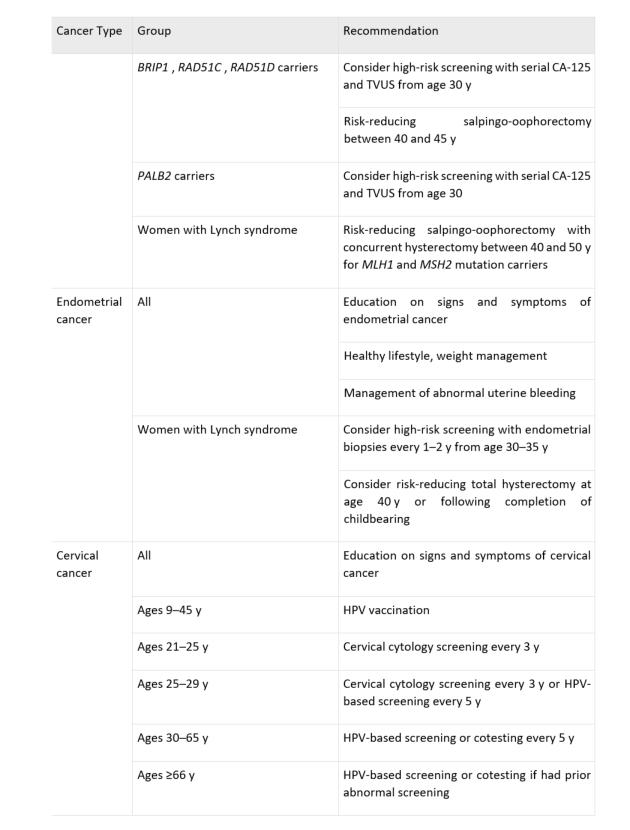
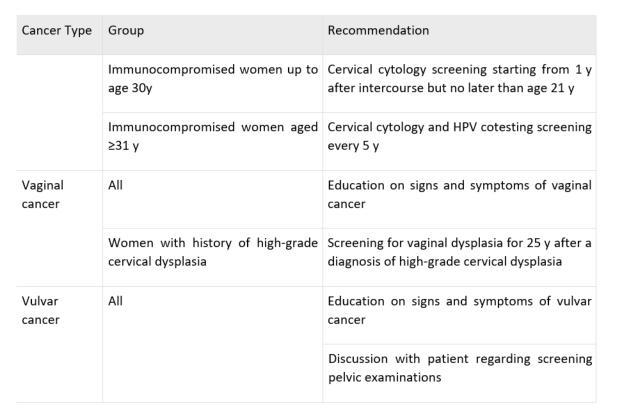
The Current and Future States of Screening in Gynecologic Cancers.Lee J, Nair N. Obstet Gynecol Clin North Am. 2021
Dec;48(4):705-722. doi: 10.1016/j.ogc.2021.06.001
Özetleyen: Dr. Engin Çelik
Link: https://pubmed.ncbi.nlm.nih.gov/34756291

TJOD
İstanbul
Şubesi


TJOD
ist
Bülteni
Yüksek riskli bireylerde tarama
Lynch
sendromlu
hastalarda
endometrial
kanser
taramasının
yararı
henüz
gösterilememiştir.
Hastalığın
semptomları
bireylere
anlatılmalıdır.
30
ile
35
yaşından
başalayarak
1-2
yıl
arayla
endometrial
biyopsilerde
önerilmektedir.
Gelecekteki yönelimler
1970’lerde
bu
yana
endometrium
kanserinin
aksine
çoğu
kanserde
sağ
kalımlar
arttığı
gözlenmektedir.
Bu
da
yeni
tedavi
yöntemleri
bulunması
yanında
daha
iyi
önleme
ve
tarama
stratejilerinin
de
oluşturulması
gerektiğini
göstermektedir.
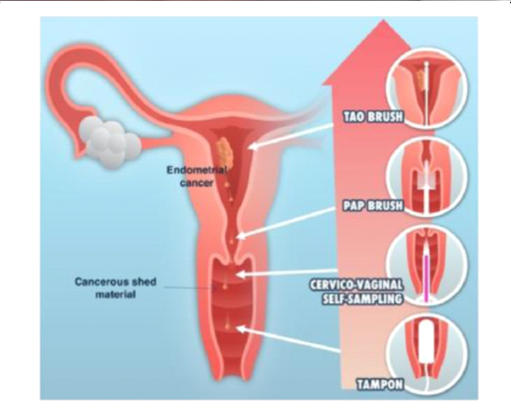
Endometrial
biyopsi
kanser
teşhisinde
yüksek
sensivite
ve
spesifiteye
sahip
olsa
da
invaziv
bir
yöntemdir.
Endometrial
hücreler
özellikle
anormal
uterin
kanaması
olanlarda
idrarda
izole
edilebilir
ve
sitolojik
yada
serbest
tümör
DNA
(ctDNA)
yöntemleri
ile
teşhis
edilebilir.
Bir
çalışmada
histerektomiden
30
dakika
önce
vajene
konulan
tampon
DNA
metilasyon
belirteçleri
ile
incelenmiş
ve
kanserli
hastalarda
yüksek
metilasyon
seviyeleri
tespit
edilmiştir.
PAP
smear
testlerinde
CA125
seviyeleri
ölçüldüğünde
endometrium
kanserli
hastalarda
yükselmiş
olarak
saptanmıştır.
Uterin
lavaj
veya
endoservikal
örneklerde
total
proprotein
konvertaz
aktivitesi yüksek bulunmuş aynı zamanda PCR bazlı bir çok çalışmada genetik anormallikler tespit edilmiştir.

TJOD
İstanbul
Şubesi
Over kanseri
Bir
kadının
hayat
boyu
over
kanseri
geliştirme
riski
1/78
olarak
hesaptanmaktadır.
En
öldürücü
jinekolojik
kanserdir. Amerika’da kansere bağlı ölümlerde 5. Sırada bulunmaktadır.
Genetik varyantlar
Over
kanserlerinin
yaklaşık
%15-25
nedeni
genetik
varyantlardır.
En
sık
kalıtsal
neden
BRCA1
ve
BRCA2
mutasyonlarına
bağlıdır.
Diğer
genetik
varyantlar
BRIP1,
PALB2,
RAD51C,
RAD51D,
RAD15D
ve
Lynch
sendromudur.
Aile
hikayesinde
BRCA
mutasyonu
veya
Lynch
sendromunu
düşündürecek
hikaye
bulunanların
germline mutasyon analizi için genetik konsültasyon önerilmektedir.
Düşük riskli bireylerde tarama
Birleşik
devletler
hastalık
önleme
görev
gücü
(USPSTF)
asemptomatik
olan
ve
kalıtsal
kanser
riski
yüksek
olamayan
kadınlarda
over
kanseri
taramasını
önermemektedir.
Prostat
akciğer
kolorektal
ve
over
kanseri
tarama
çalışması
(PLCO
trial)
55-74
yaş
arası
kişilerin
tarandığı
çalışmada
yıllık
TV
USG
ve
Ca125
seviyelerine
bakılarak
yapılan
taramanın
over
kanser
insidansında
ve
kanser
tanı
evresinde
herhangi
bir
farklılık
yaptığı
saptanmamıştır.
Birleşik
krallık
over
kanseri
tarama
(UKCTOCCS)
çalışmasına
200000
50-74
yaş
arası
kadın
dahil
edilmiştir.
Kadınlar
1)
tarama
yapılmayan
2)
ROCA
analizi
(ca125
anormalse
TV
USG)
3)
yıllık
TV
USG
ile
tarama
olarak
üç
gruba
ayrılmıştı.
Over
kanseri
insidansı
üç
gruptada
benzer
bulunmuştur.
ROCA
analizi
ile
hastalar
daha
erken
evrede
tanı
almasına
rağmen
sağ
kalım
üç
grupta
da
aynı
bulunmuştur.
Sonuç
olarak
tarama
ile
sağ
kalımda
yarar
sağlanamazken
yanlış
pozitif
sonuçlar
nedeniyle
gereksiz
ameliyatlar yapılmaktadır.


TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Yüksek riskli bireylerde tarama
Yüksek
riskl
bireylerde
taramanın
yararını
gösterir
veriler
bulunmamaktadır.
NCCN
30-35
yaşından
itibaren
yıllık
ca125
ve
TV
USG
ile
tarama
önermektedir.
Standard
yaklaşık
35-45
yaş
arası
risk
azaltıcı
bilateral
salpingooferektomi
(RRSO)
yapılmasıdır.
Prospektiv
ve
gözlemsel
çalışmalarda
RRSO’nun
BRCA
mutasyonu
olanlarda
over
kanseri
riskini
%80-85
oranında
azalttığı
gösterilmiştir.
Birleşik
krallık
ailesel
over
kanseri
tarama
(UK
FOCCS)
çalışmasına
kanser
riski
%10
olan
4348
kadın
dahil
edilmiştir.
ROCA
analizi
ile
4
ay
aralarla
taranan
kadınlarda
teşhis
edilen
over
kanserleri
daha
erken
evrede
olduğu
tespit
edilmiştir.
Fakat
sağkalıma etkisi saptanmamıştır.
NCCN
BRCA1
mutasyonunda
35-40y,
BRCA2
mutasyonunda
40-45y,
BRIP1,
RAD51C
ve
RAD51D
de
45-50
yaşında RRSO önermektedir.
Gelecekteki yönelimler
Ca125
düşük
spesiviteye
ve
düşük
pozitif
prediktif
değere
sahiptir.
İnsan
epididimis
proteini
4
(HE4)
over
kanseri
risk
algoritmasında
(ROMA)
kullanılmaktadır.
UKCTOCCS
çalışmasında
HE4
kullanımının
ca125
ile
elde edilen sonuçlara ek katkıda bulunmadığı görülmüştür.
İnvazif
olmayan
yöntemlerle
tümör
DNA
sını
elde
edebileceğimiz
iki
kaynak
bulunmaktadır:
ctDNA
(serbest
DNA)
ve
serbest
tümör
hücreleri
(CTCs).
CTC’ler
dolaşımda
intakt
olarak
bulunan
saflaştırılarak
kan
hücrelerinden
ayrılabilen
hücrelerdir.
Yapılan
çalışmalarda
hastada
tümör
yükü
arttıkça
kanda
ctDNA
ve
CTC’lerin
miktrarı
artmaktadır.
CTC
ve
ctDNA’lar
asemptomatik
kadınlarda
over
kanseri
taramasında
kullanılması
ile
ilgili
çalışma
bulunmamaktadır.
Tubalarda
gelişen
seröz
tubal
intraepitelial
karsinomlar
over
kanseri
prekürsörü
olarak
tanımlanmaktadır.
Histereskopik
tubal
lavaj
veya
laparaskopik
değerlendirmenin
bu
lezyonları
tespit
edebildiği
gösterilmiştir.
PAP
testinin
genetik
ve
epigenetik
olarak
PCR
bazlı
çalışmalarda
over
kanseri hücreleri tespit edilebilmektedir.
Serviks kanseri:
Serviks
kanseri
etkin
tarama
yöntemlerinin
kullanılması
nedeniyle
yıllar
içinde
görülme
sıklığı
azalmış
bir
tümör
olmakla
birlikte
2020
yılında
Birleşik
Devletlerde
13800
yeni
serviks
kanseri
teşhis
edilmekte
ve
4290
ölüm
olması beklenmektedir.
HPV enfeksiyonu
Serviks
kanserinin
bilinen
sebebi
HPV’dir.
HPV
enfeksiyonları
cinsel
ilişkinin
ilk
on
yılında
en
sık
gelişmekte
ve
bu
enfeksiyonların
çoğunluğu
temizlenmektedir.
Enfeksiyonların
%10’dan
azı
persiste
etmekte
ve
5
ile
10
yıl
sonra
prekanseröz
lezyonlar
oluşmaktadır.
Anahtar
basamak
HPV
üzerindeki
E6
ve
E7
onkoproteinlerinin
serviks
hücrelerinde
p53
ve
Rb
nin
yıkımına
neden
olarak
kanser
gelişimine
neden
olmaktadır.
Serviks
kanserine en sık sebep olan tipleri 16, 18, 31, 33,35, 45,52 ve 58’dir.
Serviks kanserinin önlenmesi
PAP
smear
testi
1942’de
ilk
defa
tanınmasından
sonra
servis
kanserinde
global
olarak
düşüş
görülmektedir.
Son
kılavuzlarda
serviks
kanseri
taraması
HPV
bazlı
taramaya
yönelmiştir.
HPV
aşısı
ABD’de
2006
yılında
onaylanmıştır. Günümüzde HPV aşısı 9 ile 45 yaş arası çocuk ve erişkinde kullanımı önerilmektedir.
Düşük riskli bireylerde tarama
Amerikan
kolposkopi
ve
servikal
patoloji
derneği
(ASCCP)
son
kılavuzunu
2019
yılında
yayınlamıştır.
Kılavuz
HPV
bazlı
tarama
ve
CİN3
ve
üstü
lezyon
gelişme
riskine
bağlı
yönetim
önerilmektdir.
Amerikan
kanser


TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
derneği
25
ile
65
yaş
arasında
5
yılda
bir
HPV
bazlı
taramayı
önermektedir.
HPV
testi
bulunmuyorsa
5
yıl
arayla
kotest
veya
3
yıl
arayla
PAP
smear
testi
ile
tarama
önerilmektedir.
Pap
smear
testi
daha
düşük
sensiviteye sahip olduğu için daha sıklıkla yapılması önerilmektedir.
Anormal tarama testinin yönetimi
Cin3
üzeri
lezyon
gelişme
riskine
göre
sürvelans,
kolposkopi
veya
tedavi
seçenekleri
uygulanmaktadır.
Eğer
anlık
CİN3
üzeri
lezyon
olma
olasılığı
%4’ün
üzerinde
ise
tedavi
veya
kolposkopi
önerilmekted,
daha
düşük
risklerde ise sürvelans önerilmektedir.
Gelecekteki yönelimler
Serviks
kanseri
taraması
spekulum
muayenesi
ile
invaziv
bir
yönetemle
yapılmaktadır.
Örneğin
kendisi
tarafından
toplanması
(self-collection)
değerlendirilmektedir.
Çalışmalar
kendisinin
toplanması
ile
klinisyen
tarafından
toplanması
arasında
benzer
sensivite
tespit
edilmiştir.
İdrar
bazlı
HPV
testi
serviks
ve
vajina
bazlı
tarama
ile
benzer
sonuçlar
görülmüştür.
Aşılama
durumunun
gelecekte
tarama
stratejilerini
değiştirebileceği
düşünülmektedir.
HPV
genotiplesi
gelecekte
oluşturulacak
kılavuzlarda
daha
çok
vurgulanacağı
düşünülmektedir.
Vajinal kanser
Prime
vajinal
kanser
çok
nadir
görülmektedir.
Çoğu
vajinal
kanser
metastaza
bağlı
oluşmaktadır.
Vajinal
kanserlerin
%90’ı
skuamöz
hücrelidir.
Yüksek
gradlı
servikal
displazi
öyküsü
olmayan
histerektomize
hastalarda
vajinal
pap
smear
testi
önerilmemektedir.
Yüksek
gradlı
servikal
lezyon
hikayesi
olan
histerektomize kadınlarda 25 yıl daha tarama önerilmektedir.
Vulvar Kanser:
Genital
kanserlerden
en
az
sıklıkla
görülenidir
(%5).
En
sık
skuamöz
hücreli
(%95)
kanserler
görülmektedir.
Lokalize
hastalıkta
sağ
kalım
%86
olarak
görülmektedir.
Olağan
tip
vulvar
intraepitelyal
neoplaziler
(VİN)
HPV’ye
bağlı
gelişmektedir.
Tedavi
edilmez
ise
%80
olasılıkla
kansere
ilerleme
görülmektedir.
Differansiye
tip
VİN ise liken skleroz temelinde gelişmektedir. Günümüzde önerilen tarama yöntemi bulunmamaktadır.


TJOD
ist
Bülteni
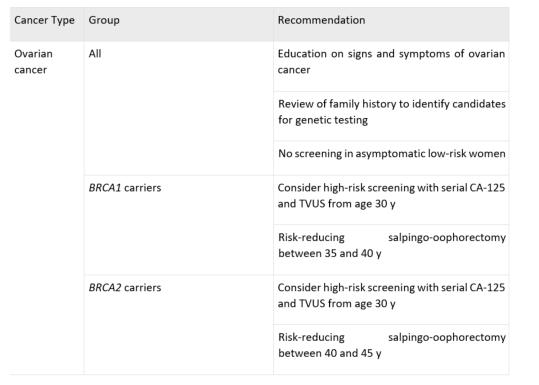

TJOD
İstanbul
Şubesi
Giriş
Endometriozis,
uterus
dışında
endometrium
benzeri
dokunun
varlığı
olarak
tanımlanan
kronik
inflamatuar
bir
hastalıktır.
Bu
endometriotik
dokunun
oluşumu
ve
büyümesi
östrojene
bağımlıdır.
Bu
nedenle
endometriozisin
klinik
sonuçları
ve
yönetimi
çoğu
zaman
üreme
çağındaki
kadınları
ilgilendirse
de
menopoz
sonrasında
dahi
önemini sürdürmektedir.
Endometriozisin
prevelansı
genel
kadın
popülasyonunda
%2-10
arasında
değişirken,
infertil
kadınlarda
bu
oran
%50'ye
kadar
çıkmaktadır.
Şu
an
dünya
çapında
en
az
190
milyon
kadının
üreme
çağında
endometriozisten etkilendiği tahmin edilmektedir.
Halen
endometriozis
tanı
ve
tedavisi
ile
ilgili
yeni
klinik
çalışmalara
ihtiyaç
olsa
da,
kanıta
dayalı
tıp
çerçevesinde
yapılmış
araştırmalar
sayesinde
The
European
Society
of
Human
Reproduction
and
Embryology
(ESHRE)
tarafından
“Endometriozis
Kılavuzu”
oluşturulmuştur
ve
bu
kılavuz
belirli
aralıklarla
güncellenmektedir. Bu yazıda, 2022 yılında yayımlanan son kılavuzdaki önemli değişiklikler özetlenecektir.
Endometriozis Tanısı
Endometriotik
lezyonların
histolojik
doğrulama
ile
laparoskopik
olarak
belirlenmesi
geçmişte
tanısal
altın
standart
yöntem
olarak
tanımlanmıştır.
Ancak
bir
yandan
görüntüleme
yöntemlerinin
kalitesindeki
ilerlemeler
sayesinde
ve
diğer
yandan
ameliyatın
getirdiği
riskler,
yüksek
nitelikli
cerrahlara
sınırlı
erişim
ve
finansal
sonuçlar
sebebiyle
endometriozis
tanısında
laparoskopi
artık
altın
standart
tanı
yöntemi
olarak
kabul
edilmemektedir.
Bu
invaziv
tanı
yöntemi,
görüntüleme
sonuçlarının
negatif
olduğu
ve/veya
ampirik
tedavinin
kullanılamadığı
ya
da
başarısız
olduğu
hasta
grubunda
kullanılabilir.
Endometriozisi
güvenilir
bir
şekilde
tespit
etmek
veya
dışlamak
için
yeni
invaziv
olmayan
yöntemlerin
geliştirilmesi
ve
mevcut
yöntemlerin
iyileştirilmesi
büyük önem taşımaktadır.
Endometriozis ile İlişkili Ağrı Tedavisi
Orta
veya
şiddetli
endometriozis
ile
ilişkili
ağrısı
olan
kadınlarda
oral
elagoliks
ile
altı
aylık
tedaviyi
inceleyen
çok
merkezli,
çift
kör,
randomize
kontrollü
benzer
iki
çalışma
ile
ilgili
rapordan
çıkarılan
veriler
ışığında
GnRH
antagonistlerinin,
hormonal
kontraseptifler
ya
da
progestojenler
etkisiz
olursa
endometriozis
ilişkili
ağrıda
ek
(ikinci
basamak)
tedavi
seçeneği
olarak
kullanımını
kılavuza
eklenmiştir.
Ek
olarak
güncel
kılavuz,
postoperatif
hormon
tedavisinin
ağrı
yönetiminde
faydalı
olabileceğini
ve
hemen
gebelik
istemeyen
kadınlara
önerilmesini
desteklemektedir.
Ayrıca
Danazol,
anti-progestojenler,
laparoskopik
uterosakral
sinir
ablasyonu
(LUNA),
presakral nörektomi (PSN) ve adezyon önleyici ajanlar artık önerilerde yer almamaktadır.
Endometriozis ile İlişkili İnfertilite Yönetimi
Endometriozisli
infertil
kadınlarda
canlı
doğum
oranını
iyileştirmek
için
yardımcı
üreme
teknikleri
tedavisinden
önce
uzun
süreli
GnRH
agonist
uygulaması
(ultra-long
protokol)
yararı
tam
bilinemediği
için
artık
önerilmemektedir.
Endometriozis
Fertilite
İndeksi
(EFI),
ameliyattan
sonra
gebeliğin
elde
edilmesi
için
en
uygun seçeneğe karar vermede işe yarayabileceği için yönetime bir adım olarak eklenmiştir.


TJOD
ist
Bülteni
2022 ESHRE Endometrİozİs KIlavuzu’nda yenİ neler var?

Özetleyen: Dr. Fatih Aktoz

TJOD
İstanbul
Şubesi
Fertilitenin
korunmasına
odaklanan
önceki
bir
ESHRE
kılavuzu,
benign
hastalıkların
fertilitenin
korunması
için
bir
endikasyon
olabileceğini
ifade
etse
de
özellikle
endometriozisin
bir
endikasyon
olup
olmadığını
ele
almamaktadır.
Bu
kılavuz,
endometriozisli
kadınlarda
AMH
ölçümü
yapılırsa,
bu
değerlerin
cerrahinin
neden
olabileceği önemli olumsuz etkiler temelinde değerlendirilmesi gerektiğini belirtmiştir.
Bu
kılavuzda
yaygın
ovaryan
endometriozis
durumunda,
klinisyenlerin
endometriozisli
kadınlarla
fertilite
korumanın
artılarını
ve
eksilerini
tartışması
önerilmektedir.
Endometriozisli
kadınlarda
fertilitenin
korunmasının
gerçek
faydası
bilinmemektedir.
Oosit
kriyoprezervasyonu
pahalıdır
ve
kadınları
bazı
klinik
risklere
maruz
bırakır.
Endometriozisli
tüm
kadınlar
için
fertiltenin
korunması
ile
ilgili
şu
anda
yeterli
veri
bulunmamaktadır.
Endometriozisli
kadınların
bazıları
için
fertilitenin
korunmasının
gelecekte
gebelik
şansını
artırabileceği
kabul
edilmektedir. Ancak bu hasta grubunun nasıl seçileceği konusunda herhangi bir kanıt yoktur.
Endometriozis ve Gebelik
Kılavuza
gebelik
ile
ilgili
yeni
bir
bölüm
eklenmiştir.
Gebelik,
endometrioziste
her
zaman
semptomların
iyileşmesine
veya
hastalığın
ilerlemesinin
azalmasına
yol
açmamaktadır.
Bu
sebeple
hastalara
yalnızca
endometriozis
tedavisi
amacıyla
gebe
kalmaları
tavsiye
edilmemelidir.
Yine
gebelikte
endometriomaların
görünümü
değişebilir.
Gebelikte
ultrason
sırasında
atipik
endometrioma
saptanması
durumunda
hastanın
uygun
bir
merkeze
sevk
edilmesi
önerilir.
Klinisyenler,
endometriozisli
kadınlarda
ilk
trimester
düşük
ve
ektopik
gebelik
riskinde
artış
olabileceğinin
farkında
olmalıdır.
Ayrıca
klinisyenler,
nadir
de
olsa
gebelikte
endometriozis
ile
ilişkili
olası
komplikasyonların
da
bilincinde
olmalıdır.
Bu
bulgular
düşük/orta
kalitedeki
çalışmalara
dayandığından,
sonuçlar
dikkatle
yorumlanmalıdır.
Şu
anki
veriler
ışığında,
endometriozisli
hastalarda
gebeliğin
önerilmemesi
ya
da
mevcut
bir
gebelikte
daha
yakın
bir
takip
gerekliliği
gibi
fikirler
kılavuz
tarafından
desteklememektedir.
Endometriozis ve Rekürrens
Bu
kılavuzda
endometriozis
rekürrensi
ile
ilgili
ayrı
ve
kapsamlı
bir
bölüm
hazırlanmıştır.
Endometriomalı
kadınlarda
cerrahi
endike
olduğunda,
klinisyenler
endometriozis
ile
ilişkili
dismenore,
disparoni
ve
menstrüel
olmayan
pelvik
ağrının
sekonder
önlenmesi
için
drenaj
ve
elektrokoagülasyon
yerine
kistektomi
yapmalıdır.
Ancak
over
rezervinin
azalması
riski
göz
önünde
bulundurulmalıdır.
Klinisyenler,
endometriozis
ile
ilişkili
dismenorenin
sekonder
önlenmesi
için
levonorgestrelli
bir
intrauterin
sistemi
(52
mg
LNG-RIA)
veya
en
az
18-
24
ay
süreyle
kombine
bir
hormonal
kontraseptifin
postoperatif
kullanımını
önermeyi
düşünmelidir.
Hemen
gebe
kalmak
istemeyen
kadınlarda
cerrahi
tedaviden
sonra,
endometrioma
ve
endometriozis
ile
ilişkili
semptom
nüksünü
önlenmek
için
uzun
süreli
hormon
tedavisi
(kombine
hormonal
kontraseptifler
gibi)
önerilmelidir. Bu kanıt düzeyi güçlü önerilere ek olarak diğer öneriler için kılavuzun incelenmesi tavsiye edilir.
Endometriozis ve Adölesan
Bu
kılavuzda,
daha
önceli
kılavuzda
önemli
bir
eksiklik
olan
adölesanlarda
endometriozis
yönetimi
ile
ilgili
yeni
ve
kapsamlı
bir
bölüm
hazırlanmıştır.
Klinisyenler
pozitif
aile
öyküsü,
obstrüktif
genital
malformasyonlar,
erken
menarş
veya
kısa
menstrüel
döngü
gibi
endometriozis
için
olası
risk
faktörlerini
belirlemek
için
adölesanlarda
dikkatli
bir
öykü
almalıdır.
Klinisyenler,
düzenli
olarak
okul
devamsızlığı
ile
başvuran
veya
dismenore
tedavisi
için
oral
kontraseptif
kullanan
genç
kadınlarda
endometriozisi
düşünebilir.
Özellikle
endometriozis
varlığını
düşündüren
siklik
pelvik
ağrı
ya
da
özellikle
bulantı,
dismenore,
diskezya,
dizüri,
disparoninin
eşlik
ettiği
kronik
veya
siklik
olmayan
ağrı
adölesan
grupta
dikkate
alınmalıdır.
Muayenede
transvajinal
ultrason,
ovaryan
endometriozis
tanısında
etkili
olduğu
için
uygun
durumlarda
adolesanlarda
kullanılması
önerilir.
Transvajinal
ultrason
kullanımı
uygun
değilse
manyetik
rezonans
görüntüleme
ya
da
transabdominal/transperineal/transrektal
ultrason
kullanılabilir.
Ek
olarak
CA-125’in
adölesanlarda
endometrioma tanısında yeri bulunmamaktadır.



TJOD
ist
Bülteni

TJOD
İstanbul
Şubesi
Adölesanlarda
endometriozis
tedavisine
bakılacak
olursa,
şiddetli
dismenore
ve/veya
endometriozis
ile
ilişkili
ağrı
varlığında,
klinisyenler
etkili
ve
güvenli
olabilecekleri
için
hormonal
kontraseptifleri
veya
progestojenleri
(sistemik
olarak
veya
LNG-RIA
yoluyla)
birinci
basamak
hormon
tedavisi
olarak
kullanmalıdır.
Bununla
birlikte
bazı
progestojenlerin
kemik
mineral
yoğunluğunu
azaltabileceğini
hastalara
belirtmek
önemlidir.
Klinisyenler,
özellikle
birinci
basamak
hormon
tedavisi
uygun
bir
seçenek
değilse,
şüpheli
endometriozisli
adölesanlarda
endometriozis
ile
ilişkili
ağrı
tedavisi
için
nonsteroid
anti-inflamatuarları
kullanmayı
düşünmelidir.
Genç
kadın
ve
adölesanlarda
GnRH
agonist
tedavisi,
ancak
potansiyel
yan
etkiler
ve
uzun
vadeli
olası
sağlık
riskleri
dikkatlice
değerlendirildikten
ve
tartışıldıktan
sonra
kullanılmalıdır.
Endometriozisli
adölesanlarda
cerrahi
tedavi
endike
ise
deneyimli
bir
cerrah
tarafından
laparoskopik
olarak
yapılmalı
ve
mümkünse
mevcut
tüm
endometriozis
odaklarının
laparoskopik
olarak
tamamen
çıkarılması
sağlanmalıdır.
Endometriozisli
adölesanlarda
klinisyenler,
semptomların
nüksünü
baskılayabileceğinden
dolayı
postoperatif
hormon
tedavisini
düşünmelidir.
Endometriozisli
adölesanların,
hem
ovaryan
endometriozisin
ve
hem
de
endometriozis
cerrahisinin
over
rezervi
ve
gelecekteki
fertilite
üzerindeki
potansiyel
zararlı
etkileri
hakkında
bilgilendirilmesi
önerilir.
Her
ne
kadar
bir
seçenek
olsa
da
fertilitenin
korunmasının
endometriozisli
adölesanlarda
gerçek
yararı,
güvenliği
ve
endikasyonları
bilinmemektedir.
Dolayısıyla
adölesanların
bu
konular
hakkında
detaylı
olarak
bilgilendirilmesini
önerilmektedir.
Diğer öneriler için kılavuzun incelenmesi tavsiye edilir.
Diğer güncellemeler
Güncel
kılavuzda,
eskisine
kıyasla
menopoz
ve
kanserin
endometriozis
ile
ilişkisini
irdeleyen
daha
kapsamlı
bölümler
hazırlanmıştır.
Ayrıca
kılavuzda
asemptomatik
endometriozis,
ekstrapelvik
endometriozis
ve
endometriozisten korunma ile ilgili minör güncellemeler mevcuttur.
Giriş ve metod
Fertilite
tedavisi
gören
kadınlardaki
meme
kanseri
riskini
araştıran
çalışmalar,
zaman
zaman
çelişkili
sonuçlar
bildirmektedirler.
Bu
retrospektif,
nüfus-tabanlı
kohort
çalışmada,
yardımcı
üreme
teknikleri
(YÜT),
tıbbi
destekle
üreme
tedavileri
(TDÜT)
(örneğin
in
vitro
komponenti
olmayan
over
stimulasyonu
veya
ovulasyon
indüksiyonu)
veya
ve
üreme
çağındaki
genel
kadın
popülasyonunun
meme
kanseri
riski
arasında
fark
olup
olmadığını
araştırmayı hedefledik.
Çalışma
popülasyonunu,
1994-2019
yılları
arasında
YÜT
veya
TDÜT
gören
kadınlar
oluşturdu.
Bu
hastalar;
doğum
yılları,
ilk
doğumlarını
gerçekleştirdikleri
yıllar
ve
nulliparite
durumlarına
göre
üreme
çağındaki
genel
popülasyon
ile
bire
bir
eşleştirildirler.
TDÜT
gören
kadınlarda,
tedavi
gördükleri
takvim
yılına
göre
YÜT
gören
kadınlarla
eşleştirildiler.
Tüm
kadınlar,
MAccabi
Sağlık
Hizmetleri
üyesiydiler.
Elektronik
kayıtlardan,
hastaların
demografik
özellikleri,
fertilite
tedavileri,
BRCA
mutasyon
durumları
ve
olası
karıştırıcı
faktör
(confounder)
bilgileri
elde edildi. Fertilite tedavisi sonrası meme kanseri riskleri, eşleştirilen kohortlarla kıyaslandı.



TJOD
ist
Bülteni
Fertİlİte Tedavİlerİnde Over Stİmülasyonu ve Meme Kanserİ Rİskİ:
Eşleştİrİlmİş Kohort ÇalIşmasI
Ovarian Stimulation for Fertility Treatments and Risk Of Breast Cancer: A Matched Cohort Study
R. Machtinger, N. Fallach, I. Goldstein, G. Chodick, E. Schiff, R. Orvieto, R. Mashiach
Human Reproduction, Vol.37, No.3, pp. 577–585, 2022
Özetleyen: Dr. Engin Türkgeldi
Link: https://doi.org/10.1093/humrep/deab270
Link: https://pubmed.ncbi.nlm.nih.gov/34871410



TJOD
İstanbul
Şubesi
Sonuçlar
Üreme
çağındaki
825.721
kadından,
YÜT
gören
32.366’sı,
TDÜT
gören
32.366
kadın
ve
üreme
çağındaki
32.366
kadın
ile
eşleştirildi.
Toplam
984
kadına
(%1.0)
meme
kanseri
tanısı
koyuldu
(ortalama
takip
süresi
9.1
±
6.3
yıl);
interquartile
aralık
-IQR-,
3.8–13.7
yıl).
Meme
kanseri
için
10.000
kişi-yılındaki
insidans
YÜT
grubunda
11.9
(95%
CI,
10.7–13.3),
TDÜT
grubunda
10.7
(95%
CI,
9.6–11.9)
ve
genel
toplumda
10.7
(95%
CI,
9.6–12.0).
Meme
riski
için
ham
risk
YÜT
ve
genel
toplum
kıyaslandığında
(hazard
ratio
(HR)
=
1.10,
95%
CI,
0.94–1.28)
ve
YÜT
ile
TDÜT
grupları
kıyaslandığında
(HR
=
1.00,
95%
CI,
0.86–1.16)
benzerdi.
Yaş,
beden
kütle
endeksi,
sigara
içme
durumu,
sosyoekonomik
durum
ve
parite
için
düzenlemeler
yapıldığında,
hasar
oranlarında
(hazard
ratio)
benzer
sonuçlar
elde
edildi
(YÜT
vs
genel
toplum:
HR
=
1.10,
95%
CI,
0.94–1.28;
YÜT
vs
TDÜT:
HR
=
0.99,
95%
CI,
0.85–1.16).
Meme
kanseri
tanısı
alan
kadınlar
arasında
BRCA
1/2
mutasyonları
prevalansı
ve
tumor
evrelemesi
açılarından
gruplar
arasında
fark
izlenmedi.
YÜT
tedavisi
gören
kadınlar
arasında,
meme
kanseri
ile
tedavi
siklusu sayısı veya rekombinant/üriner kaynaklı ilaçlar arasında fark saptanmadı.
Çalışmanın kısıtlamaları ve olası etkileri
Çalışmadaki
takip
süreci
sonu
ortalama
yaşı
42
olduğu
için,
bu
çalışma
postmenopozal
mem
kanseri
riskindeki
olası farkları tespit edecek güce sahip değildir. Buna ek olarak, inferilite etiyolojileri dikkate alınmamıştır.
Özetle,
premenopozal
meme
kanseri
riski
YÜT
ve
TDÜT
tedavisi
gören
kadınlarda,
genel
toplumdan
farklı
bulunmamıştır.
Gerek
hastalar
gerek
klinisyenler,
bu
tedavilerin
premenopozal
meme
kanseri
riski
açısından
güvenliği konusunda bilgilendirilebilirler.



TJOD
ist
Bülteni